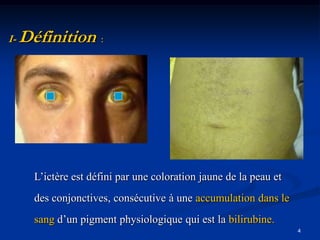
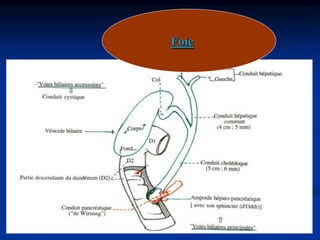
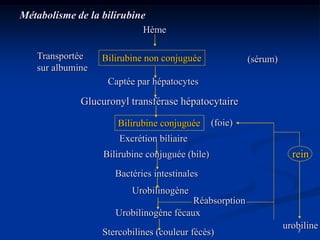
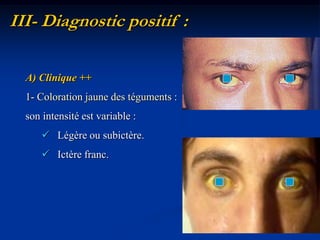
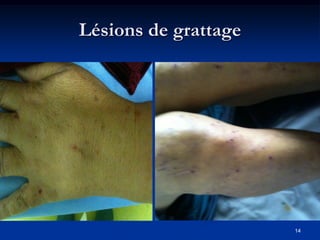
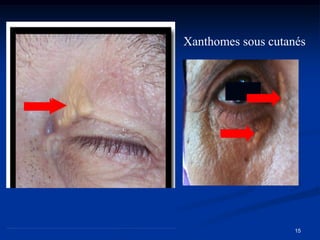
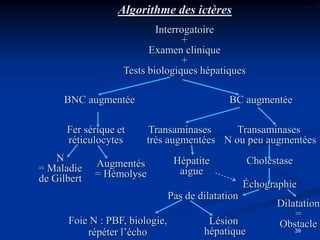
Le document traite de l'ictère, une coloration jaune de la peau causée par une accumulation de bilirubine dans le sang, en détaillant les types d'ictères (conjugué et non conjugué) et leurs causes. Il décrit également les méthodes de diagnostic, y compris l'examen clinique, les analyses biologiques et les examens d'imagerie. La conclusion souligne l'importance d'une approche clinique pour distinguer les types d'ictère et déterminer leur étiologie.