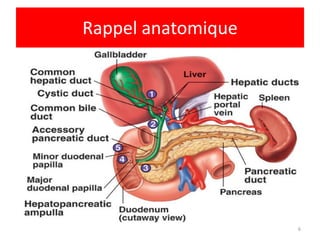
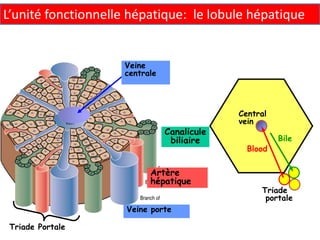
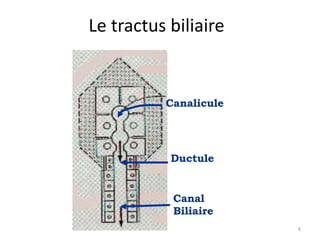
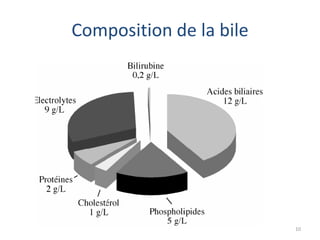
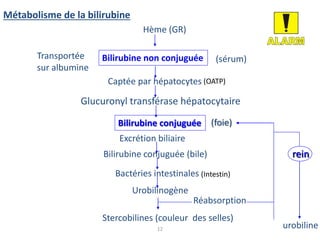
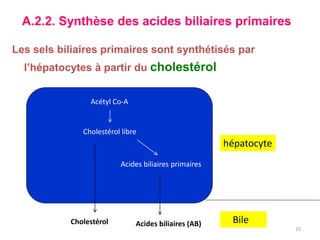
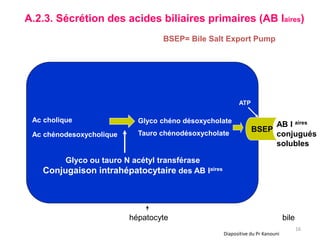
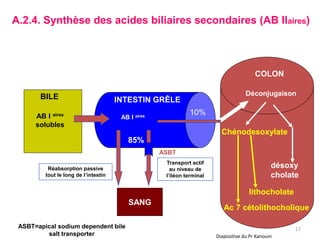
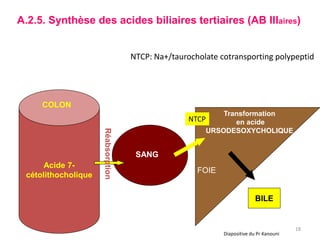
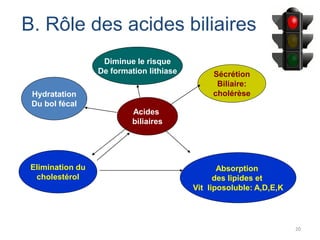
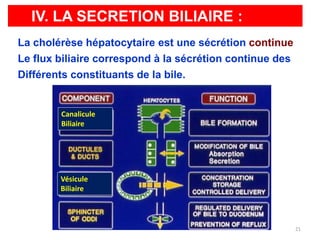
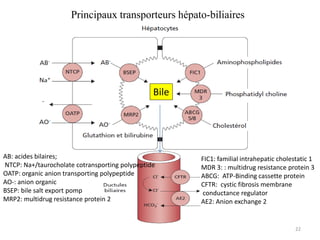
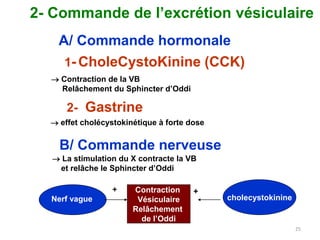
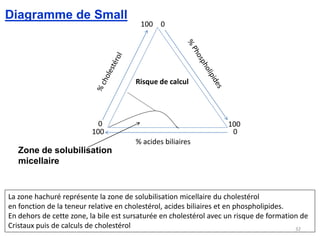
Le document traite des différentes fonctions et compositions de la bile, ainsi que des mécanismes de sécrétion et d'excrétion biliaire. Il couvre également les pathologies associées à des anomalies dans ces processus, telles que les ictères et la formation de calculs biliaires. Enfin, le texte aborde les explorations fonctionnelles et l'importance de la bile dans l'absorption intestinale des lipides et la régulation du cholestérol.