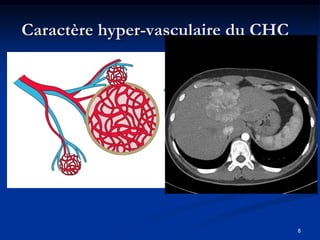
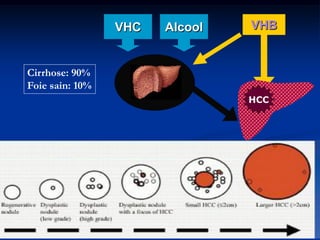
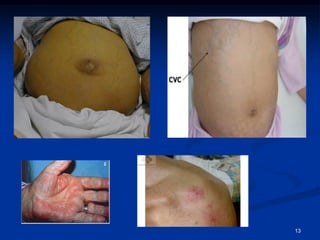
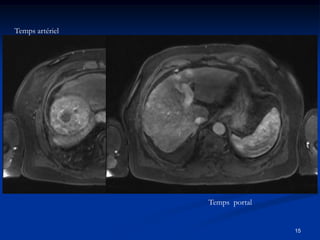
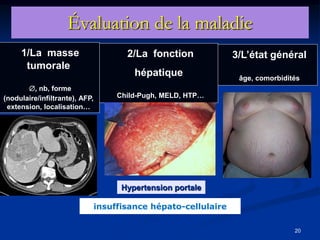
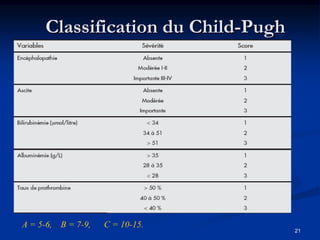
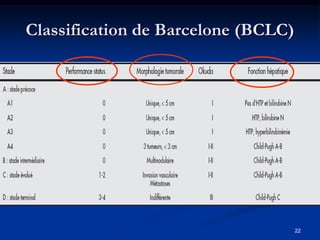
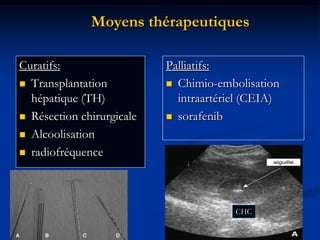
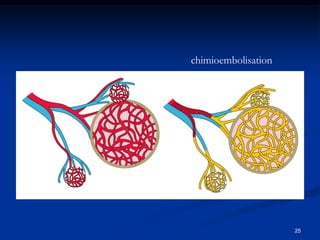
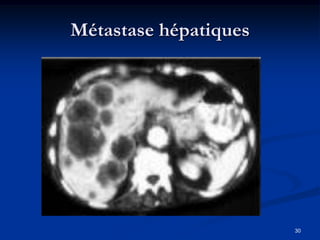
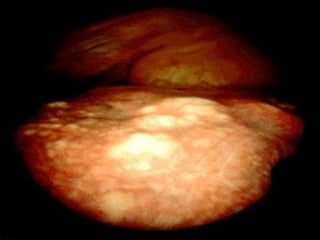
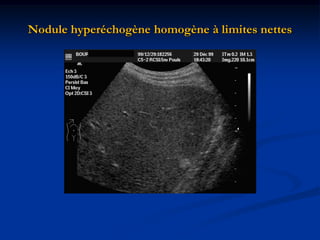
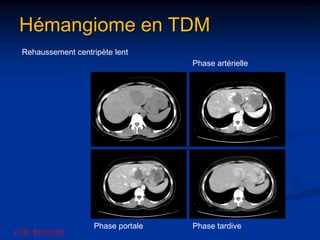
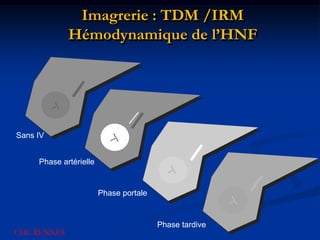
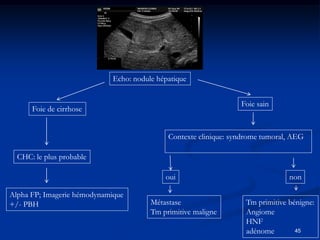
Ce document traite des tumeurs malignes du foie, en particulier le carcinome hépatocellulaire (CHC), qui est la tumeur primitive maligne la plus fréquente, souvent liée à la cirrhose hépatique. Il couvre les aspects cliniques, épidémiologiques, diagnostiques et thérapeutiques des tumeurs hépatiques, y compris les tumeurs bénignes comme les hémangiomes et les adénomes, ainsi que les tumeurs secondaires. Des recommandations concernant le dépistage et le traitement préventif sont également mentionnées.