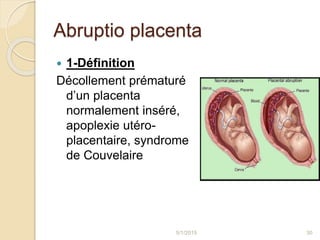
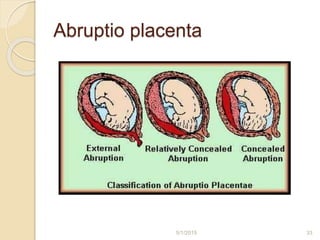
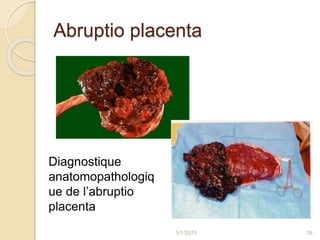
L'hémorragie de fin de grossesse est une urgence obstétricale pouvant mettre en danger la mère et l'enfant, impliquant des causes gravidiques telles que le placenta prævia et l'abruptio placenta. Une enquête étiologique est essentielle pour diagnostiquer l'origine du saignement, avec des examens cliniques et paracliniques nécessaires. La prise en charge dépend de la gravité de l'hémorragie, du terme de la grossesse et d'autres facteurs cliniques.





































































![Références
F. G. Cunningham; K.J Leveno; S. L.
Bloom; J. C. Hauth; L. C. Gilstrap III; K.D
Wenstrom. Williams obstetrics. 22nd ed.
2005
EMC Obstétrique Hématome
rétroplacentaire
[5-071-A-10] (1995)
Fortner, Kimberly B.; Szymanski, Linda
M.; Fox, Harold E.; Wallach, Edward E.
Johns Hopkins Manual of Gynecology
and Obstetrics, The, 3rd Edition
5/1/2015 73](https://image.slidesharecdn.com/hmorragiedefindegrossesse-150501053029-conversion-gate01/85/Hemorragie-de-fin-de-grossesse-73-320.jpg)
