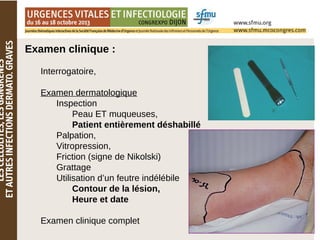
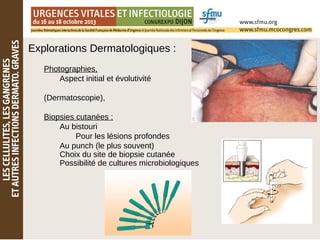
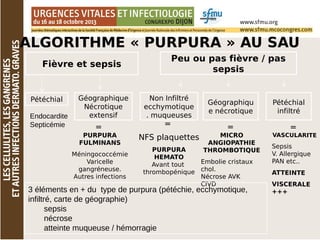
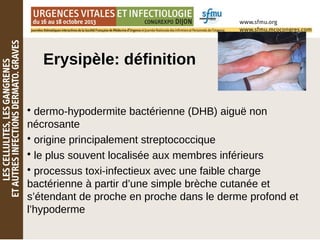
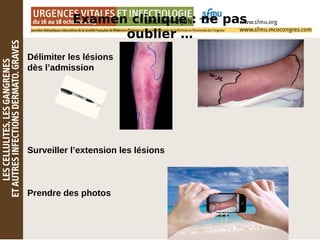
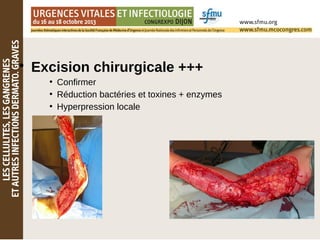
Le document traite des lésions cutanées complexes, abordant la sémiologie, l'examen clinique, et les stratégies de traitement pour des affections comme l'érysipèle et la fasciite nécrosante. Il souligne l'importance d'une évaluation clinique rigoureuse, l'utilisation d'algorithmes de tri et d'explorations dermatologiques comme les biopsies. Enfin, il détaille les approches thérapeutiques adaptées en fonction de la gravité et de la nature des infections cutanées.