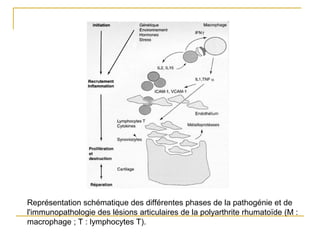
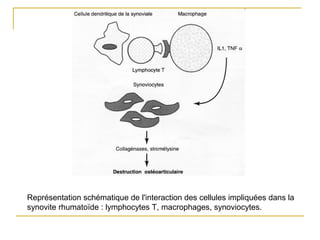
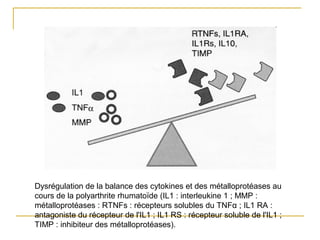
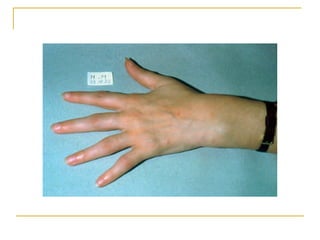
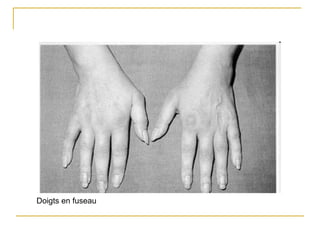
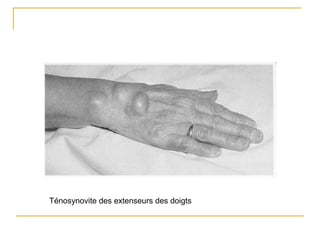
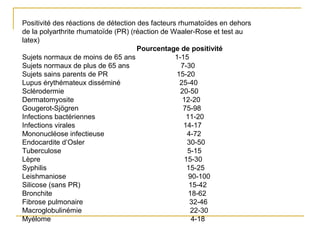
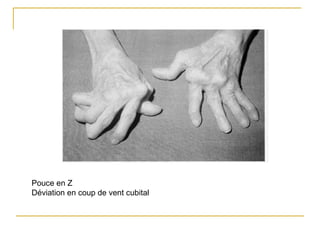
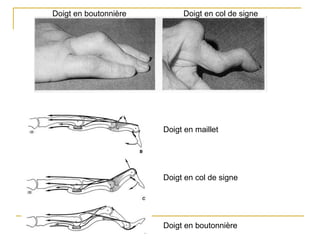
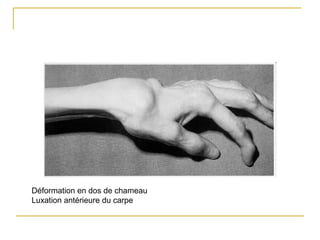
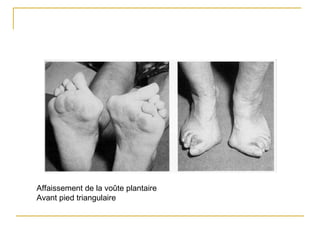
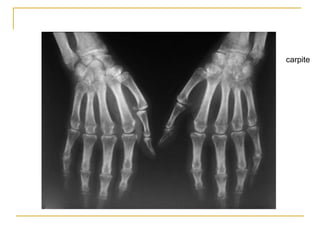
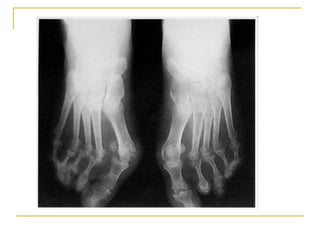
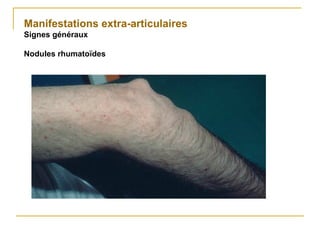
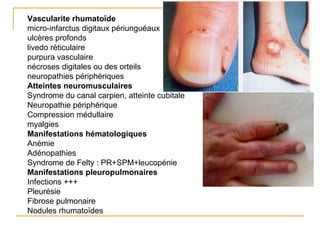
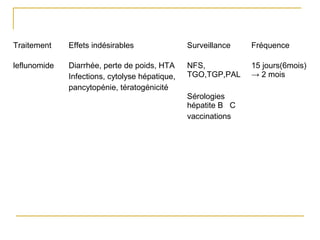
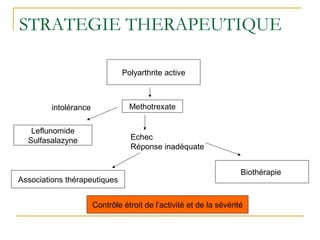
La polyarthrite rhumatoïde (PR) est une maladie auto-immune inflammatoire chronique qui touche principalement les articulations et peut entraîner des manifestations systémiques. Le diagnostic précoce est essentiel et repose sur des critères cliniques, biologiques et radiographiques, notamment la présence de douleurs articulaires matinales et de gonflements. Le traitement inclut des médicaments anti-inflammatoires, des corticostéroïdes et des traitements de fond, comme le méthotrexate, afin de ralentir l'évolution de la maladie.