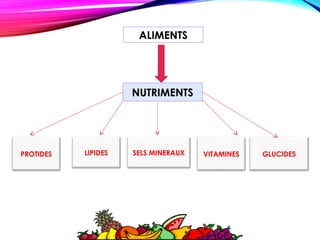
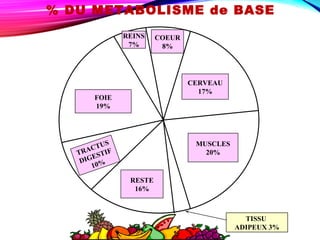
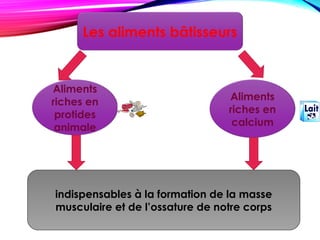
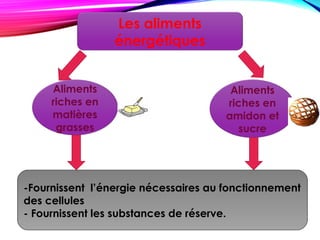
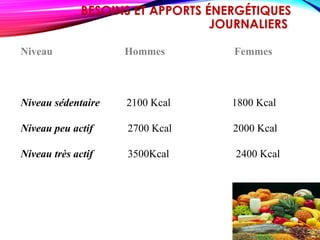
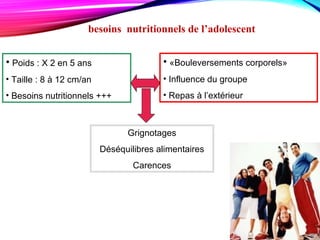
Le document traite de la nutrition, des besoins alimentaires et des métabolismes, en détaillant les définitions des nutriments, l'importance d'une alimentation équilibrée et les besoins spécifiques selon les âges et conditions physiques. Il aborde également les apports calorifiques et les rôles des nutriments, ainsi que les recommandations nutritionnelles pour différents groupes, notamment les femmes enceintes, les adolescents et les personnes âgées. Enfin, il souligne l'importance de l'hygiène alimentaire tout au long de la chaîne de production jusqu'à la consommation.