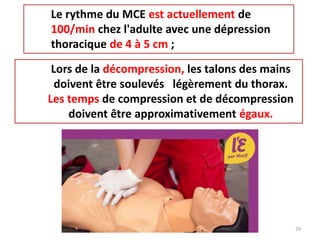
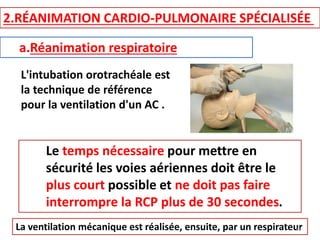
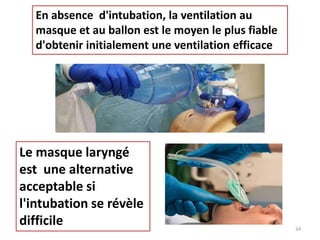
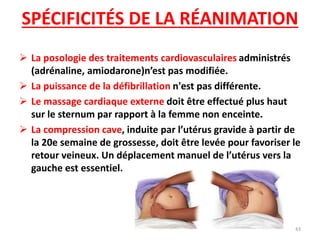
Le document traite de la réanimation de l'arrêt cardio-respiratoire chez l'adulte et aborde les spécificités chez la femme enceinte. Il souligne l'importance de la réanimation précoce et des interventions adaptées, notamment la nécessité de prendre en compte la grossesse pour les interventions médicales comme la césarienne de sauvetage. Enfin, il précise les différences dans les approches thérapeutiques et les techniques de réanimation pour les femmes enceintes, en mettant l'accent sur les adaptations nécessaires pour une prise en charge efficace.