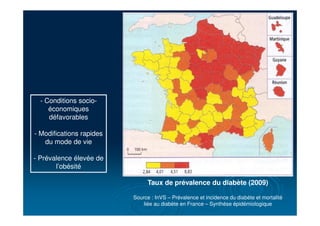
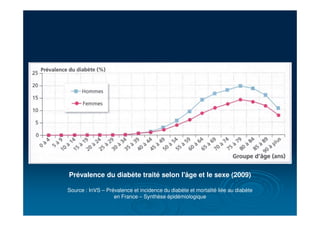
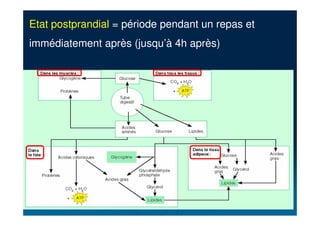
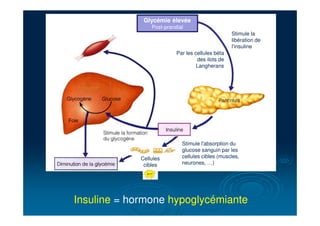
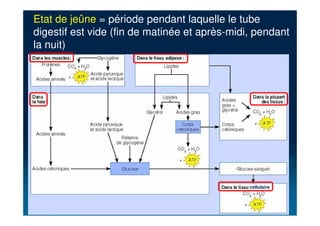
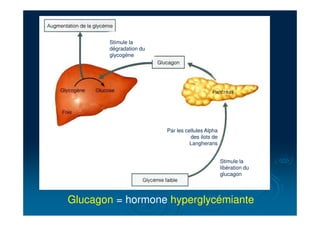
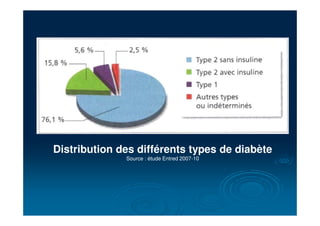
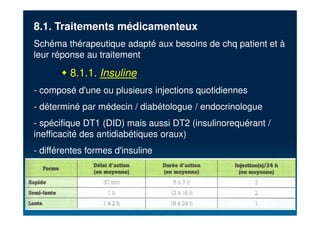
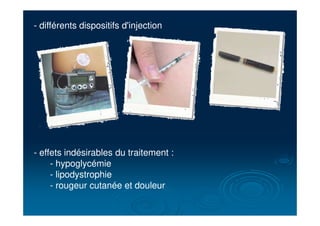
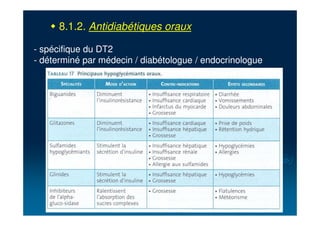
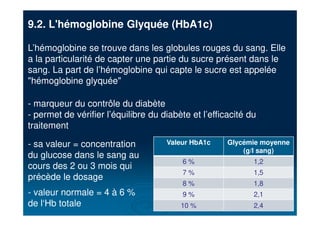
Le document traite du diabète, une maladie métabolique chronique caractérisée par une hyperglycémie due à des déficiences de l'insuline. Il aborde les types de diabète, leurs causes, symptômes, complications et stratégies de traitement. Des statistiques sur la prévalence et l'impact économique du diabète, ainsi que des recommandations pour la surveillance et la gestion de la maladie sont également présentées.