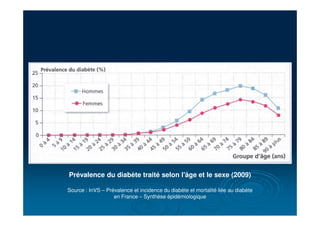
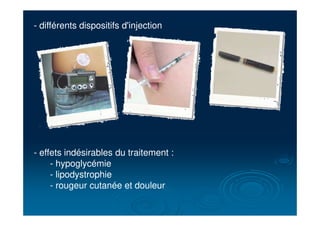
Le document fournit une analyse détaillée du diabète, y compris sa définition, ses causes, ses symptômes et ses complications. Il présente également des informations sur l'épidémiologie, la physiopathologie, les types de diabète, ainsi que des stratégies thérapeutiques et de surveillance. Les renseignements incluent des données sur la prévalence, les traitements médicamenteux, les mesures hygiéno-diététiques et les perspectives futures dans la prise en charge de cette maladie chronique.