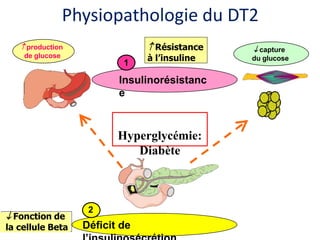
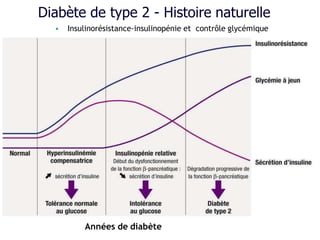
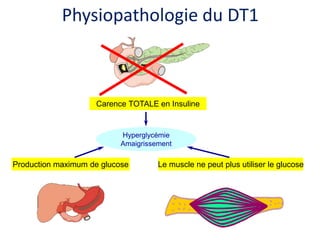
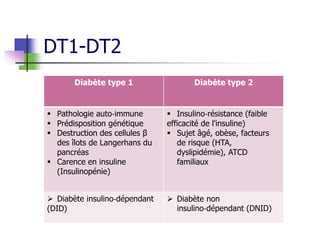
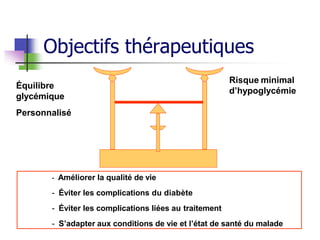
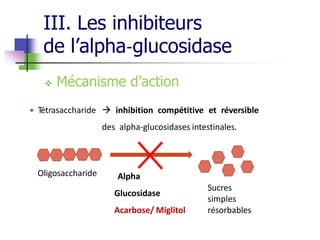
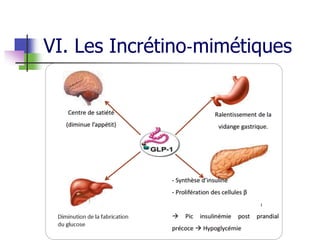
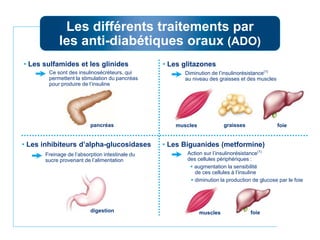
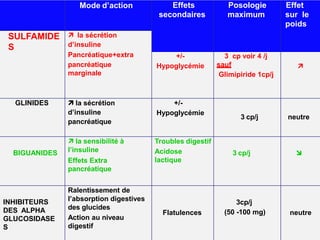
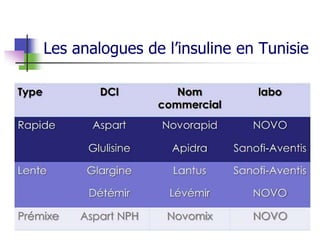
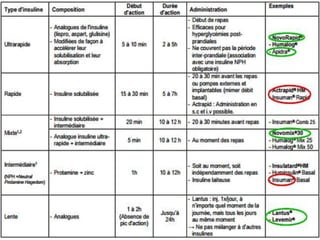
Le document présente une vue d'ensemble du diabète, y compris ses types, son diagnostic, sa physiopathologie et ses complications. Il décrit également les traitements disponibles, en se concentrant sur les médicaments utilisés pour gérer le diabète de type 1 et de type 2, ainsi que des approches non pharmacologiques. Enfin, il aborde les différents mécanismes d'action des médicaments antidiabétiques et leurs effets secondaires.