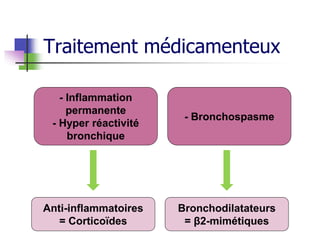
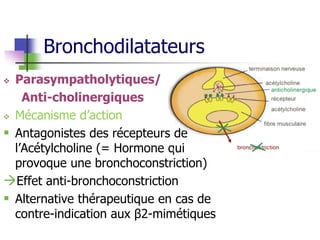
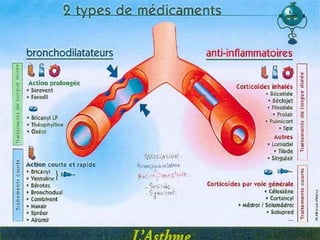
L'asthme est une maladie inflammatoire chronique des voies aériennes, provoquant une obstruction bronchique et des épisodes de dyspnée, sifflements et toux. Le traitement inclut des bronchodilatateurs et des anti-inflammatoires, visant à soulager les symptômes et à prévenir les crises. Une gestion efficace de l'asthme nécessite une classification des types et un suivi des déclencheurs environnementaux.