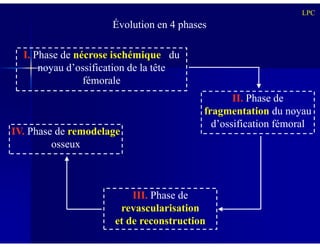
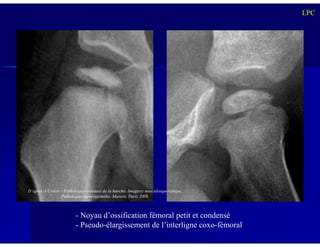
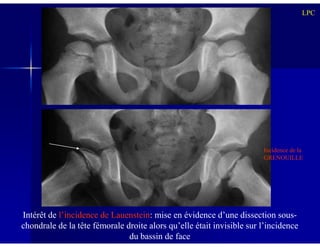
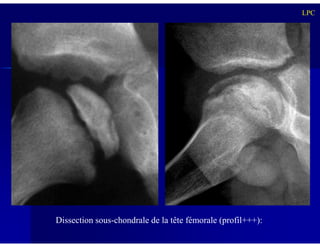
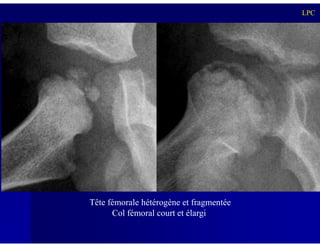
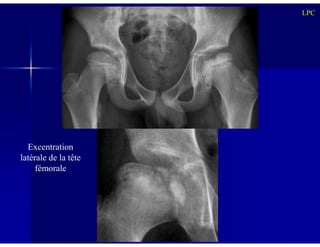
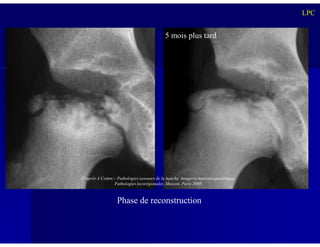
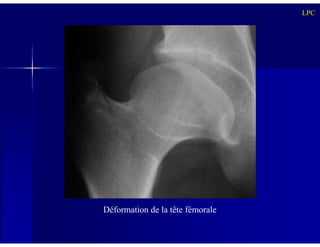
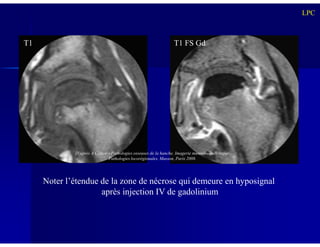
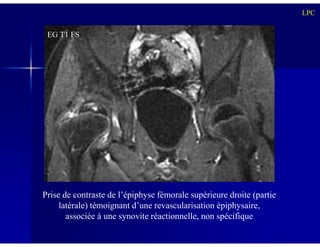
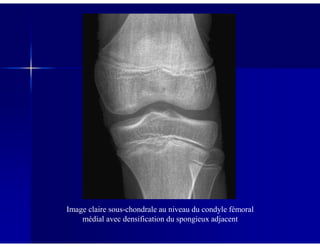
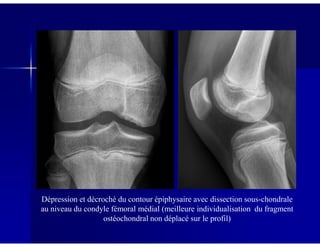
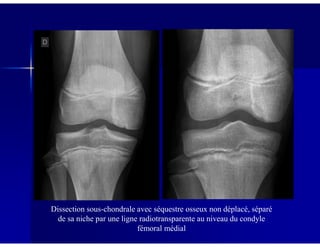
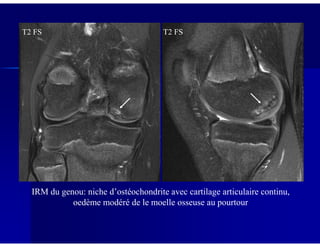
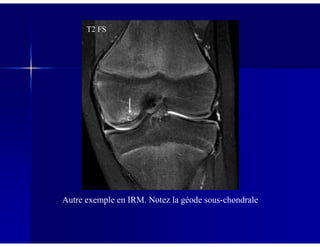
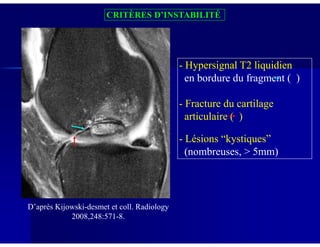
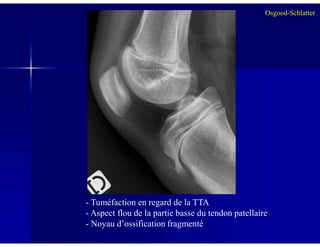
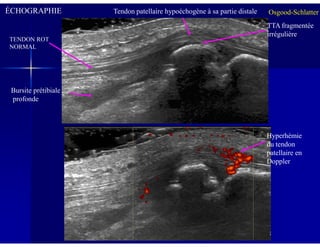
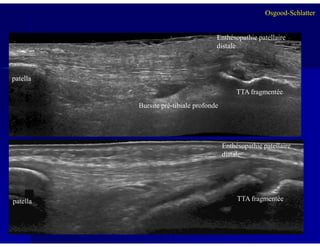
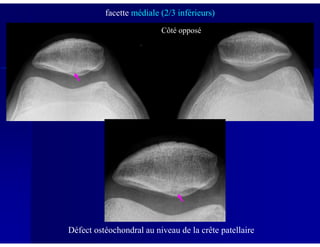
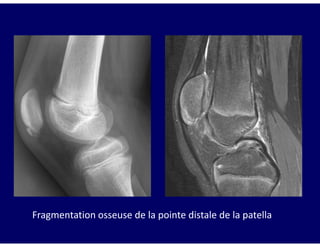
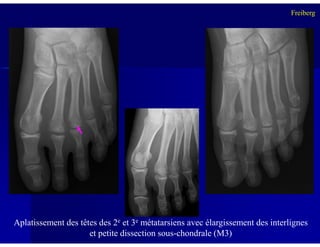
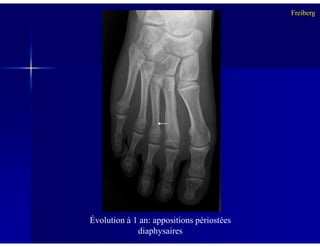
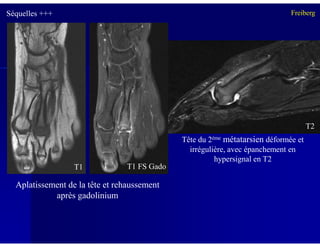
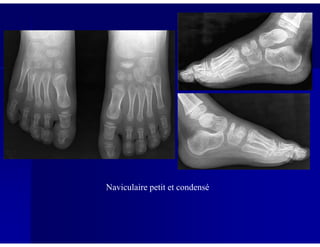
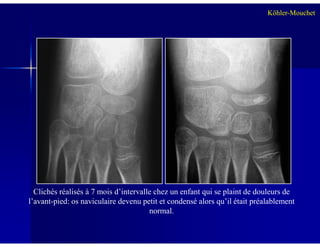
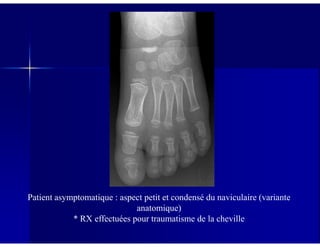
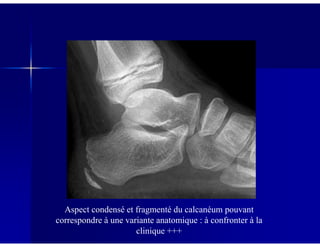
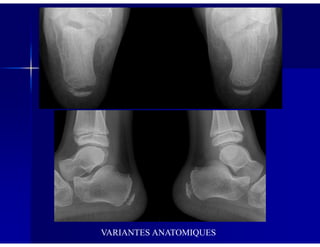
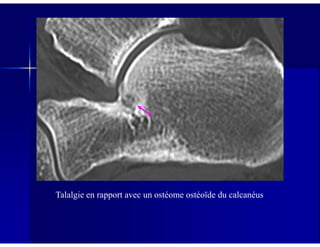
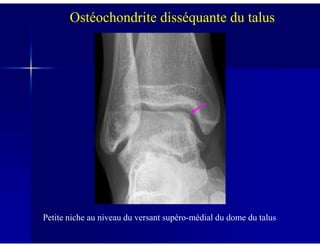
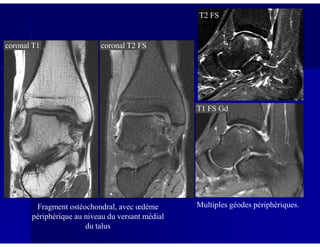
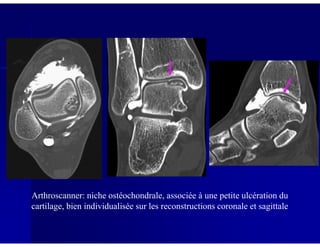
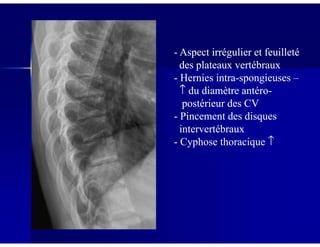
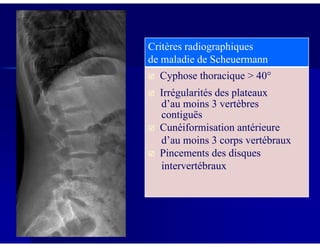
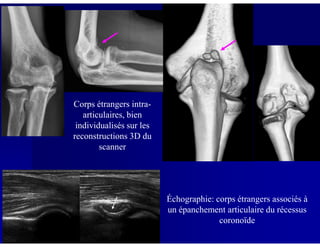
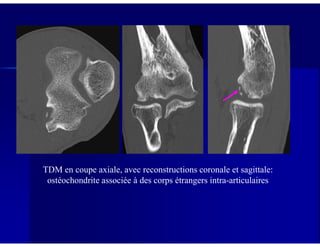
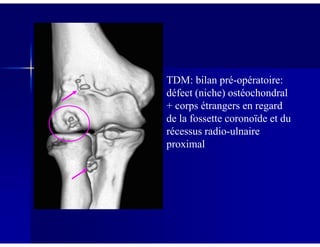
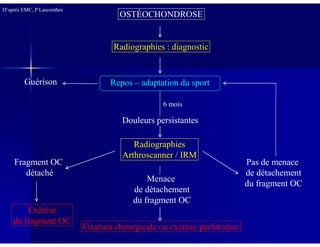
Le document traite des ostéochondroses, décrivant leurs caractéristiques cliniques, étiologies et méthodes d'imagerie. Il explore plusieurs maladies liées, telles que la maladie de Legg-Calvé-Perthes et celle d'Osgood-Schlatter, tout en soulignant l'importance du diagnostic précoce et des différentes modalités d'imagerie. Les détails incluent également les phases évolutives des maladies et leur impact sur la croissance osseuse chez les enfants.