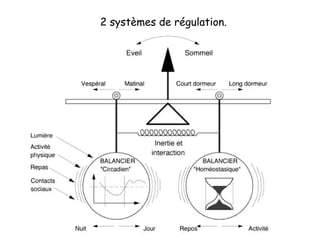
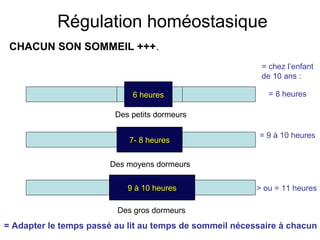
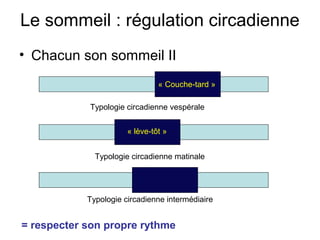
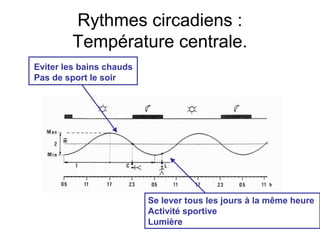
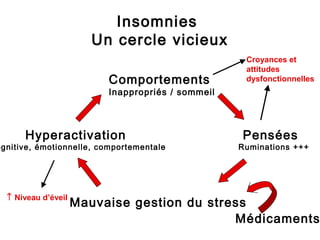
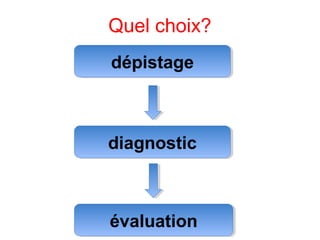
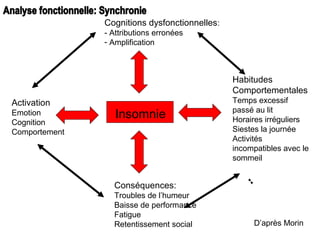
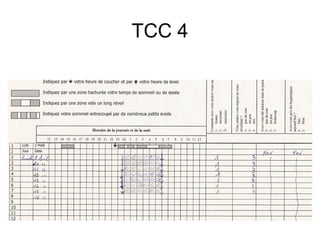
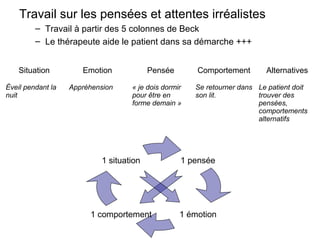
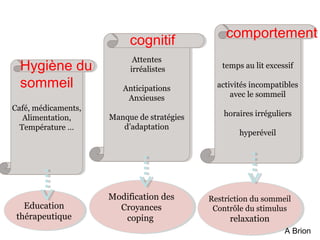
Le document présente des recommandations pour la prise en charge de l'insomnie chronique, soulignant l'importance de thérapies comportementales comme première intention. Il met en évidence l'efficacité de méthodes telles que le contrôle du stimulus et la restriction du temps de sommeil, qui ont montré des résultats significatifs pour 70-80% des patients. Le document aborde également la nécessité de corriger les croyances dysfonctionnelles et d'améliorer l'hygiène du sommeil, tout en notant les limites et la sous-utilisation des traitements disponibles.