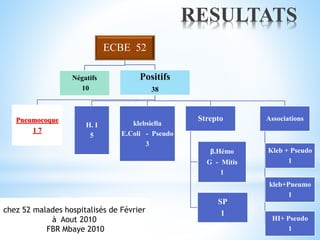
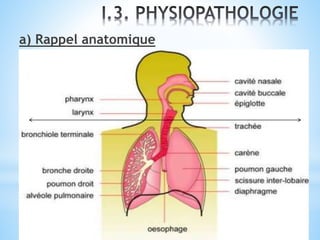
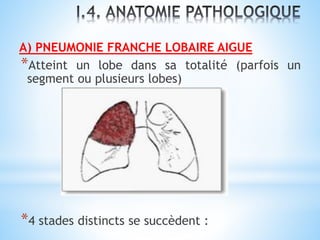
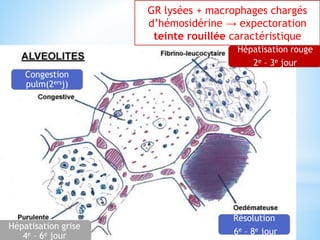
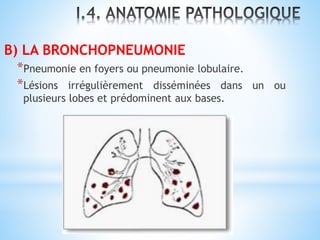
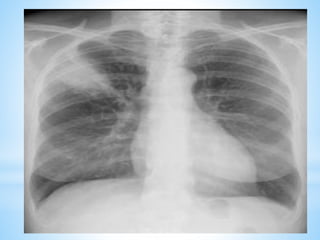
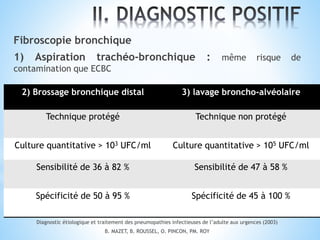
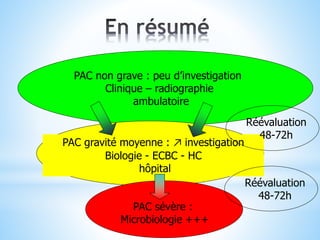
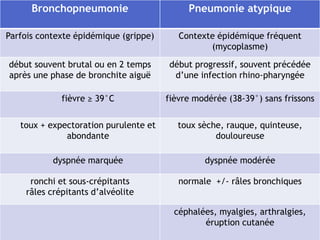
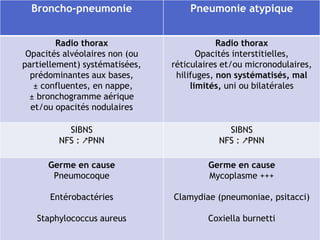
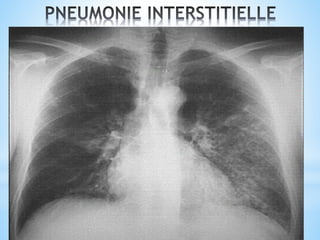
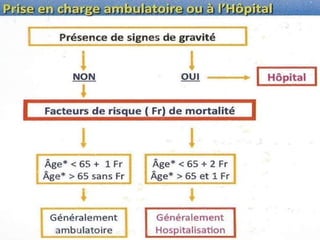
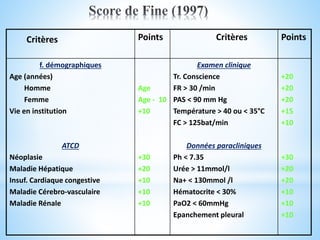
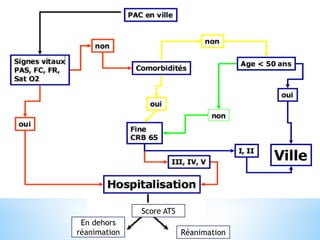
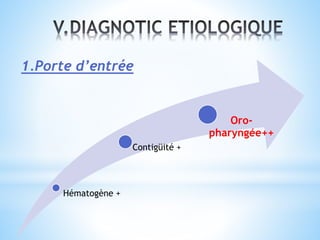
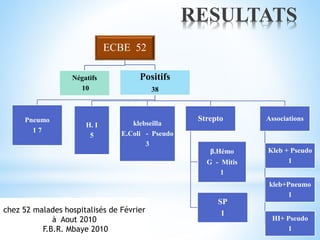
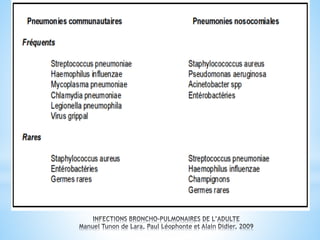
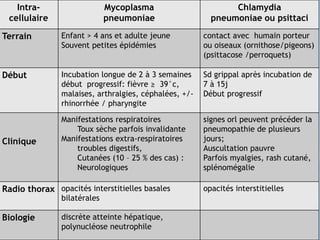
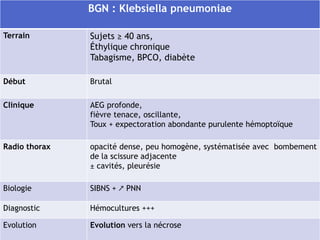
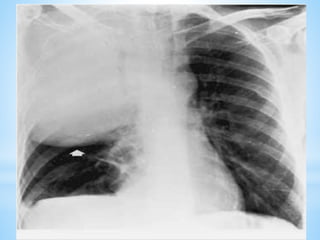
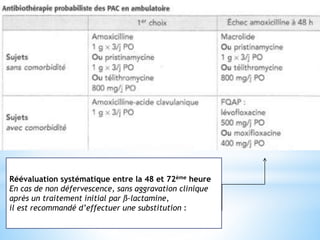
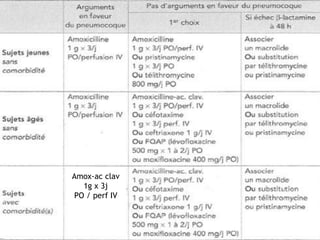
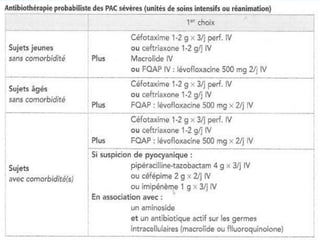
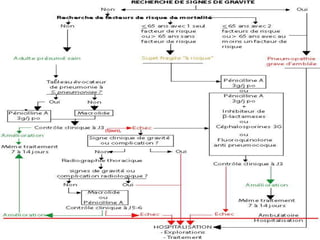
Le document traite des broncho-pneumopathies aiguës bactériennes, en abordant leur physiopathologie, le diagnostic, la gravité, et les modalités de traitement. Il définit les différents types de pneumonies, en expliquant leur étiologie et leur impact sur la santé publique, y compris les statistiques de mortalité. Le traitement est notamment axé sur une antibiothérapie empirique adaptée, en tenant compte des résultats cliniques et biologiques.