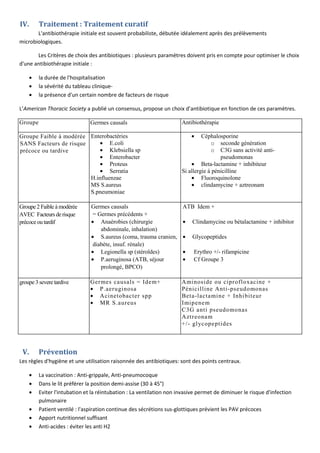
Les pneumonies nosocomiales sont des infections acquises à l'hôpital, souvent causées par des bactéries résistantes aux antibiotiques, avec une mortalité atteignant 20 à 50 %. Leur diagnostic repose sur des critères cliniques et radiologiques spécifiques, tandis que le traitement implique une antibiothérapie initiale basée sur des facteurs de risque et la durée d'hospitalisation. La prévention nécessite des mesures d'hygiène, la vaccination et des pratiques de soins appropriées pour réduire le risque d'infection.