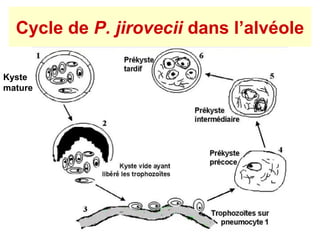
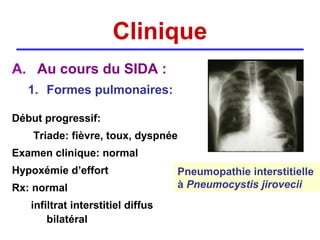
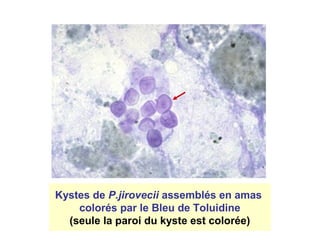
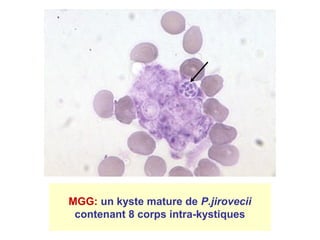
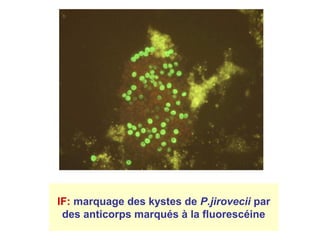
La pneumocystose est une infection opportuniste causée par le champignon Pneumocystis jirovecii, particulièrement fréquente chez les personnes immunodéprimées, comme celles atteintes du VIH/SIDA. La transmission a lieu entre humains par inhalation d'aérosols, et l'évolution clinique peut varier de formes pulmonaires à extra-pulmonaires, souvent avec un pronostic sombre en cas de diagnostic tardif. Le traitement efficace repose sur le cotrimoxazole, et des mesures préventives sont essentielles pour limiter la contamination.