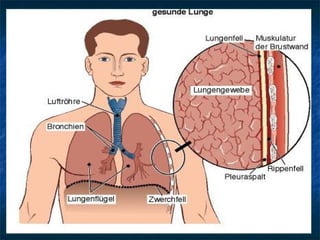
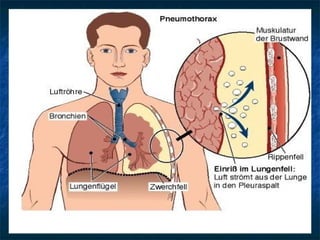
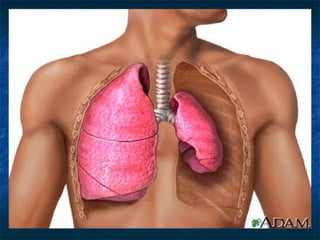
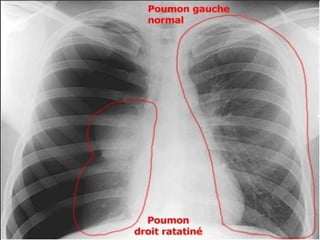
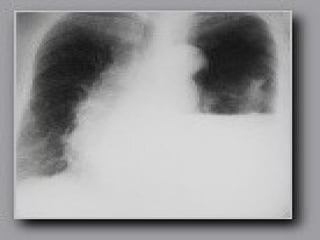
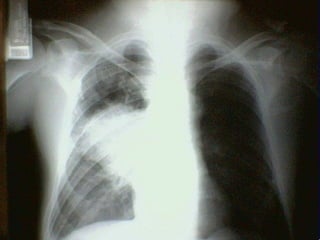
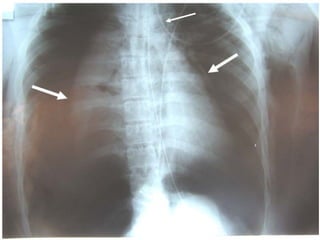
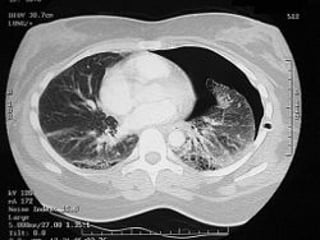
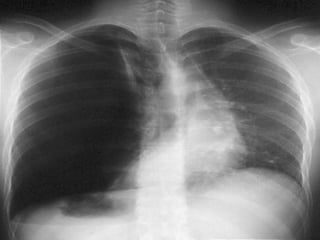
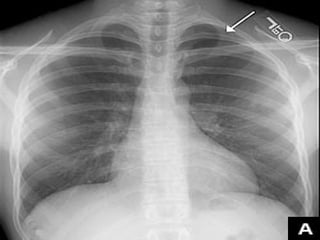
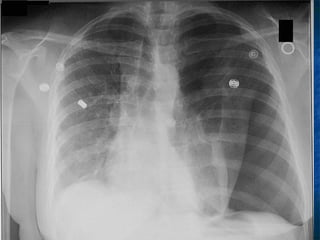
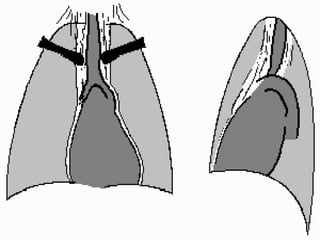
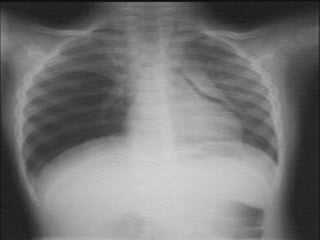
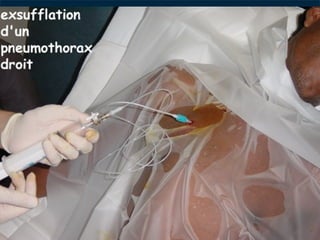
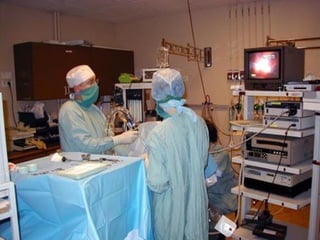
Le document traite du pneumothorax spontané, définissant ses types, diagnostics, et traitements. Il décrit les symptômes cliniques, les examens nécessaires à un diagnostic précis, ainsi que les complications potentielles et leur gestion. Le pneumothorax est souvent idiopathique chez les jeunes, présente des récidives fréquentes, et doit être traité de manière multidisciplinaire.