L'intubation trachéale
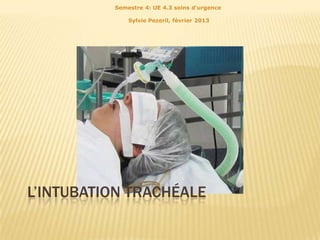
- 1. Semestre 4: UE 4.3 soins d'urgence Sylvie Pezeril, février 2013 L’INTUBATION TRACHÉALE
- 2. DÉFINITION L’intubation trachéale est un geste médical, utilisé en anesthésie, réanimation et médecine d’urgence Elle consiste à introduire une sonde dans la trachée, à travers l’orifice glottique.
- 3. HISTORIQUE
- 7. TECHNIQUE D’INTUBATION: VIDÉO vidéo
- 8. INDICATIONS Maintien de la liberté et de la perméabilité des voies aériennes: Dans ce cas, l’intubation court circuite les obstacles et permet une reprise de la ventilation Protection des voies aériennes :Dans ce cas, l’intubation permet d’isoler de façon étanche les VAS grâce au ballonnet de la sonde Suppléance d’une mécanique respiratoire ou d’une fonction pulmonaire insuffisante :Dans ce cas, l’intubation trachéale permet la ventilation assistée Anesthésie générale: pour les trois raisons citées ci dessus
- 9. CONTRE INDICATIONS Pas de contre indication en cas de nécessité vitale (Cependant, en raison des possibles accidents pouvant survenir, elle ne doit être effectuée qu’en cas d’absolue nécessité )
- 10. MATÉRIEL INDISPENSABLE Matériel Matériel Plateau Pour Monitorage Pour aspiration d’intubation 2 Oxygénation 1 Aspiration Source d’O2 Scope Forte Matériel pour Oxymétrie + L’ De Sondes Administrer Pouls De (ambu, capnographe Différents masques calibres Raccords ,filtres)
- 11. MATÉRIEL POUR OXYGÉNATION Ballon d'anesthésie et ballon de réanimation
- 12. MATÉRIEL POUR OXYGÉNATION Ballon d'anesthésie avec filtre antibactérien monté sur un masque facial
- 13. PLATEAU D’INTUBATION Mandrin souple lames Pince Canule de Magill De Guedel laryngoscope Sondes d’intubation de différents calibre stéthoscope
- 14. MONITORAGE
- 15. VÉRIFICATIONS INDISPENSABLES AVANT INTUBATION Vérification du matériel Matériel d’aspiration fonctionnel, placé à la tête du patient Laryngoscope fonctionnel : éclairage et lame montée Ballonnet de la sonde d’intubation vérifié ( non percé), seringue laissée au bout du ballonnet Possibilité de mettre le patient en trendelenbourg rapidement Ventilateur prêt (branchement et réglage des paramètres) Drogues de sédation prêtes
- 16. Sonde d’intubation Avec Ballonnet gonflé
- 17. LES DROGUES DE SÉDATION
- 18. SÉDATER, DANS QUEL BUT? hypnose anxyolise analgésie amnésie
- 19. Hypnotiques Morphiniques +/_ curares Procurent Provoquent Induisent Une Un Le analgésie Relâchement sommeil Musculaire total Midazolam ( Hypnovel®) Morphine Propofol Sufentanyl Tracrium® (Diprivan®) Remifentanyl Norcuron® Etomidate ( ultiva®) Nimbex® E V (Hypnomidate®) A L Échelles U Score de Ramsay Comporte Monitorage A T Ou Mentale De la I Échelle De la curarisation O De douleur N Richmond
- 20. PRÉPARATION DU PATIENT à jeun abord veineux fiable +++ indispensable information selon le degré de conscience ablation dentier (signaler si dents sur pivot) Monitorage du patient : scope , SPO2 Oxygénation préalable
- 22. CONSÉQUENCES DE L’INTUBATION Shunt des voies aériennes supérieures Activation des réflexes locaux Activation des réflexes généraux Agression des structures: Augmentation du risque d’infections nosocomiales Encombrement Alimentation orale impossible
- 23. CONSÉQUENCES DE L’INTUBATION Aphonie Conséquences psychologiques +++++ douleur perte de la mobilité aphonie alimentation orale impossible anxiété altération de la communication
- 25. COMPLICATIONS DE L’INTUBATION 1 PENDANT LA LARYNGOSCOPIE Traumatisme labial, dentaire Accès d’hypertension Accès tachycardie (risque ischémique) ou bradycardie Troubles du rythme Vomissement et inhalation Laryngospasme ( les cordes vocales se ferment de façon pratiquement étanche)
- 26. COMPLICATIONS DE L’INTUBATION 2 APRÈS L’INTUBATION Fausse manœuvre et intubation oesophagienne Intubation sélective ( souvent bronche souche droite) Obstruction de la sonde bronchospasme ballonnet percé ( risque d’inhalation et circuit non étanche)
- 27. COMPLICATIONS TARDIVES Des douleurs pharyngées et laryngées peuvent survenir dans 15 à 30 pour cent des cas et disparaissent le plus souvent en trois à quatre jours Lors d’intubation prolongée: lésion des cordes vocales paralysie des cordes vocales par atteinte nerveuse sténose de la trachée ( ballonnet trop gonflé) trachéomalacie
- 28. L’EXTUBATION C’est un acte médical Consiste en l’ablation de la sonde d’intubation endo trachéale Avant d’extuber: Toujours penser à la possibilité d’une ré intubation en urgence
- 29. PRÉPARATION DU MATÉRIEL Le matériel et sa vérification sont similaires à une intubation personne à jeun (arrêt de l’alimentation entérale quelques heures auparavant) système d’aspiration forte avec sonde de différents calibres plateau d’intubation avec sonde de calibre inférieur source d’O2 avec ballon réservoir et masque informer le patient (risque de désorientation temporo spatiale)
- 30. ÉVALUATION CLINIQUE ET PARA CLINIQUE Extubation après stabilité hémodynamique récupération conscience et fonction ventilatoire Elimination des drogues: Conscience (réponse aux ordres simples) ( élimination des hypnotiques) Fréquence respiratoire /amplitude respiratoire ( élimination des morphiniques) Réflexe de déglutition (élimination des curares) Monitorage: paramètres SPO2 Clinique: coloration (pâleur, cyanose) sueurs Surveillance des drainages , sonde urinaire…. Absence de douleurs, encombrement pulmonaire ……
- 31. TECHNIQUE ACTE MEDICAL Après évaluation des paramètres et information de la personne oxygénation du malade +++ avant aspiration trachéale buccale nasale enlever la fixation de la sonde dégonfler le ballonnet introduire la sonde d’aspiration et retirer la sonde en faisant une aspiration endo trachéale
- 32. APRÈS LE GESTE oxygénation au masque quelques minutes puis lunettes ou masque haute concentration surveillance rapprochée des paramètres cliniques ( coloration, FR, amplitude ) et monitorés (SAO2 pouls TA) évaluation à la recherche d’une cyanose, troubles de la fonction ventilatoire , sueurs ,agitation ,fatigue aphonie possible pendant quelques jours
- 33. ACCIDENTS POST EXTUBATION Laryngospasme Le risque majeur est l’œdème de la glotte qui peut survenir dans les 48H
- 34. ENTRETIEN DU MATÉRIEL Décontamination des lames , pinces dans le respect des procoles de décontamination (actuellement UU) Le manche de laryngoscope doit être décontaminé mais ne jamais l’immerger Vérifier le bon fonctionnement après entretien Attention à ne pas contaminer avec des mains souillées Nettoyer puis désinfecter les ambus, masques ,valves (se référer au protocole d’entretien des DM )
- 35. ALTERNATIVE À L’INTUBATION LE MASQUE LARYNGÉ ! !Pas de protection contre Les régurgitations