Le document traite de l'œdème aigu des poumons et de la prise en charge des insuffisances respiratoires, détaillant les mécanismes physiopathologiques et les interventions thérapeutiques telles que l'oxygénothérapie, les diurétiques, et les inotropes. Il aborde les signes cliniques de gravité, le syndrome de détresse respiratoire aiguë, ainsi que les spécificités de la ventilation mécanique pour prévenir les lésions pulmonaires. Les recommandations incluent des techniques pour optimiser la ventilation et le traitement des complications associées.


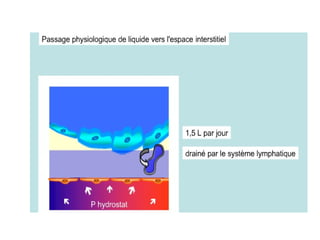
![Alvéole P hydrostatique interstitielle P hydrostatique Capillaire P oncotique capillaire P oncotique interstitielle Equation de Starling : Flux sortant des capillaires vers interstitium Q = P x S x [ ( Pc –Pi ) – σ (πc- πi) ]](https://image.slidesharecdn.com/oap-110331155003-phpapp01/85/OAP-3-320.jpg)
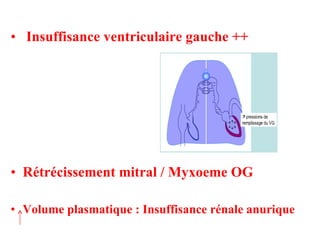
![OAP hydrostatique ( cardiogénique ) ↑ Pression hydrostatique capillaire Q = P x S x [ (Pc –Pi ) – (πc- πi) ]](https://image.slidesharecdn.com/oap-110331155003-phpapp01/85/OAP-5-320.jpg)
![OAP lésionnel ( SDRA) Atteinte membrane alveolocapillaire σ = 0 Q = P x S x [ (Pc –Pi ) – σ (πc- πi) ]](https://image.slidesharecdn.com/oap-110331155003-phpapp01/85/OAP-6-320.jpg)