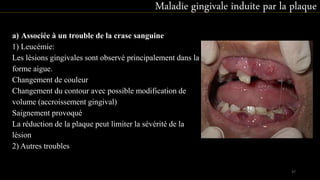
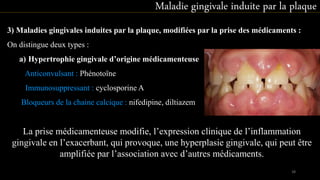
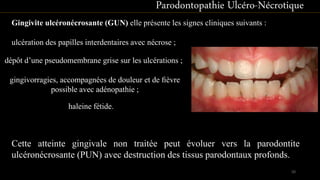
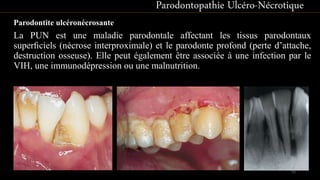
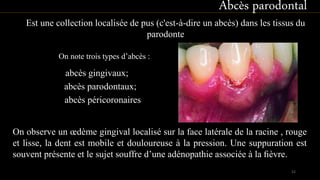
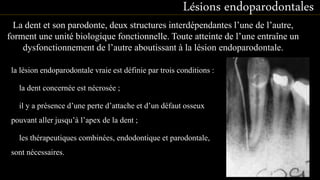
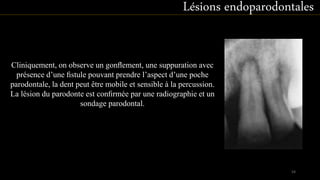
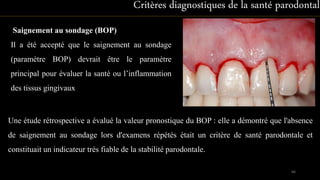
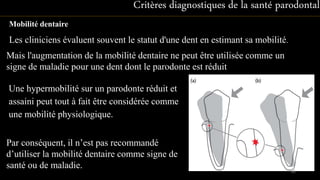
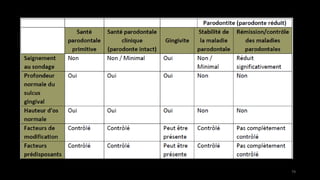
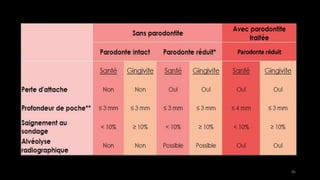
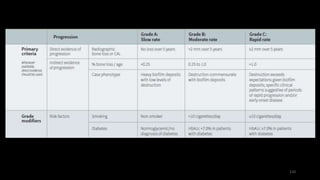
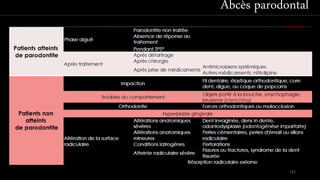
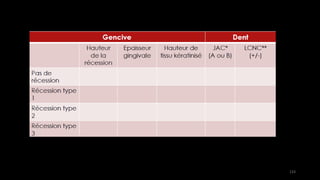
Le document propose une étude détaillée sur les maladies parodontales, leur classification et leur impact sur la santé dentaire et générale. Il décrit les différentes formes de maladies parodontales, leur évolution historique et les systèmes de classification qui ont été développés pour les identifier et les traiter. Les maladies parodontales constituent un problème de santé majeur, pouvant entraîner des pertes dentaires et des conséquences socio-économiques significatives.
































































































































![147
18. Chapple ILC, Mealey BL, et al. Periodontal health and gingival diseases and conditions on an intact and a reduced
periodontium: Consensus report of workgroup 1 of the 2017 World Workshop on the Classification of Periodontal and
Peri‐Implant Diseases and Conditions. J Clin Periodontol. 2018;45(Suppl 20):S68–S77. https://doi.org/10.1111/jcpe.12940
19. Fine DH, Patil AG, Loos BG. Classification and diagnosis of aggressive periodontitis. J Clin Periodontol. 2018;45(Suppl
20):S95–S111. https://doi. org/10.1111/jcpe.12942
20. Ercoli C, Caton JG. Dental prostheses and tooth‐related factors. J Clin Periodontol. 2018;45(Suppl 20):S207–S218.
https://doi.org/10.1111/ jcpe.12950
21. Jepsen S, Caton JG, et al. Periodontal manifestations of systemic diseases and developmental and
acquired conditions: Consensus report of workgroup 3 of the 2017 World Workshop on the Classification of Periodontal and
Peri‐Implant Diseases and Conditions. J Clin Periodontol. 2018;45(Suppl 20):S219–S229. https://doi.org/10.1111/
jcpe.12951
22. Armitage, Gary. (2002). Classifying periodontal diseases - A long-standing dilemma. Periodontology 2000. 30. 9-23.
10.1034/j.1600-0757.2002.03002.x.
23. YaëlBellahsen.Lanouvelleclassificationdesmaladiesparodontales.SciencesduVivant[q-bio].2019.
dumas-02144635
24. Sheikh, Zeeshan & Hamdan, Nader & Glogauer, Michael. (2019). Clinical New Disease Classification System The New
Classification Scheme for Periodontal Diseases and Conditions. The Journal of the Ontario Dental Association.
25. UBELE VAN DER VELDEN. Purpose and problems of periodontal disease classification. Periodontology 2000, Vol. 39,
2005, 13–21
26. RICHARD R. RANNEY. Classification of periodontal diseases. Periodontology 2000, Vol. 2. 1993, 13-25
27. J Highfield. Diagnosis and classification of periodontal disease Australian Dental Journal 2009; 54:(1 Suppl): S11–S26
doi: 10.1111/j.1834-7819.2009.01140.x
28. Sara G. Grossi, * Joseph J. Zambón, * Alex W. Ho, * Gary Koch,f Robert G. Dunford, Assessment of Risk for
Periodontal Disease. I. Risk Indicators for Attachment Loss J Periodontol 1994;65:260-267.](https://image.slidesharecdn.com/classificationesperanza-200428102305/85/Classifications-en-parodontologie-147-320.jpg)