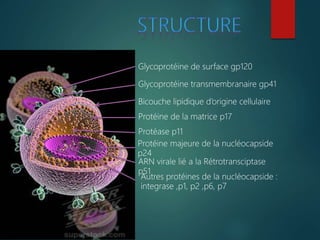
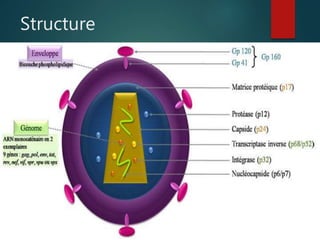
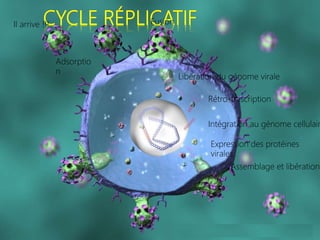
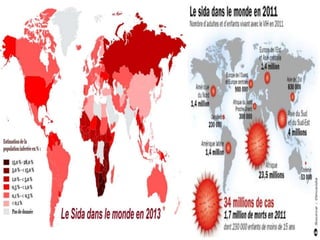
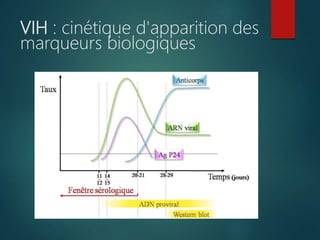
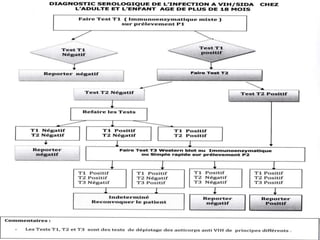
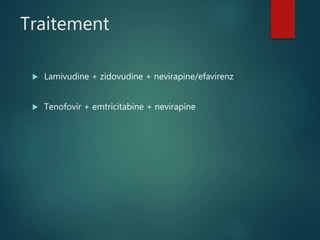
Le document fournit une vue d'ensemble sur le virus de l'immunodéficience humaine (VIH), incluant son historique, sa structure, son cycle de réplication et ses modes de transmission. Il aborde également l'épidémiologie de l'infection, les stades cliniques de la maladie et les méthodes de diagnostic et de traitement. En outre, il souligne l'importance des traitements antirétroviraux pour gérer l'infection tout en notant les défis liés à la variabilité génétique du virus et aux effets secondaires des traitements.