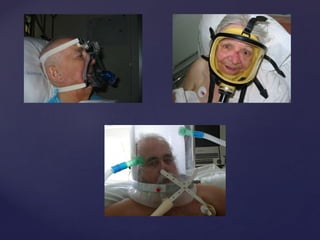
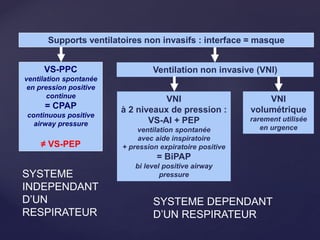
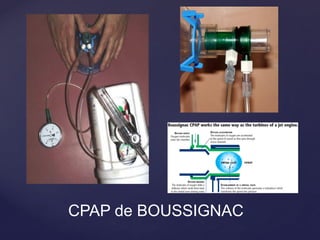
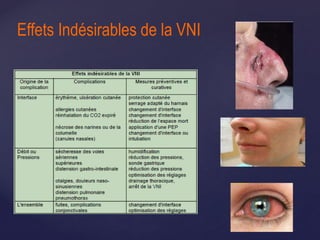
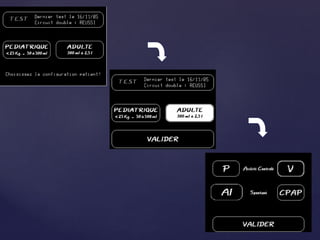
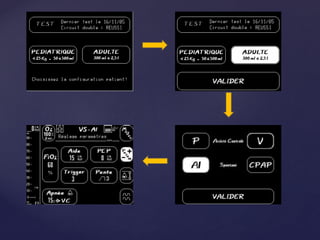
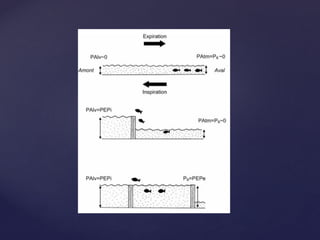
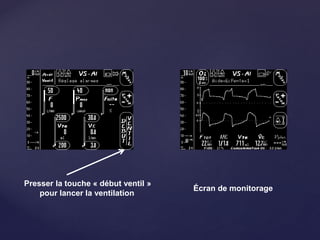
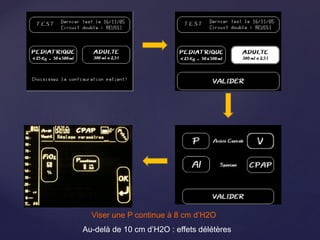
Le document traite de la ventilation non invasive (VNI) avec des systèmes comme Elisée 250, en soulignant ses avantages pour éviter l'intubation et les risques associés. Il fournit également des recommandations sur l'utilisation, le monitorage, et les contre-indications de la VNI, ainsi que des détails techniques sur les réglages nécessaires pour optimiser le traitement. En outre, il mentionne les situations qui nécessitent une intubation et présente des critères pour un usage efficace de la VNI.