INFECTIONS-DE-LA-MAIN (1).pptx
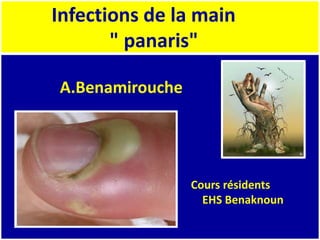
- 1. Infections de la main " panaris" A.Benamirouche Cours résidents EHS Benaknoun
- 2. La main est particulièrement exposée à de nombreux traumatismes ainsi qu’à de multiples agents pathogènes et se trouve par conséquent le siège fréquent d’infections. Généralités
- 3. Généralités • Fréquentes • Pathologie mains sales • Hommes+++ • Population jeune faite de travailleurs manuels +++ • Main dominante • Réputation, à tort, de bénignité. Ce qui encourage au début le patient à subir des Trts tels que l’application de miel, café, henné ,ail …etc.
- 4. Généralités Souvent prises en charge de manière inadaptée: soit par négligence devant un aspect apparemment peu inquiétant soit par l’instauration d’un traitement inadéquat (Antibiotiques systématiques quelque soit le stade) ATB
- 5. Généralités Le diagnostic est clinique +++ traitement univoque : excision chirurgicale. les conséquences fonctionnelles et socioprofessionnelles sont parfois majeures
- 6. Généralités Notion d’urgence chirurgicale capitale retard diagnostic complications évolutives prise en charge difficile et délicate
- 7. Deux types d’infection PANARIS Infection doigt PHLEGMONS Gaine des fléchisseurs Espaces celluleux
- 8. Définition "panaris" Le panaris est défini par l'infection aiguë primitive de n'importe quelle partie constituante d'un doigt. De traitement simple, mais qui peut, s’il est inadapté, laisser des séquelles fonctionnelles.
- 9. Panaris Travailleur manuel +++ microtraumatismes +++ ou piqûres +++ Brèche cutanée Soin inadapté de manucure Pénétration corps étranger Hématome sous-unguéal Affections dermatologiques (perionyxis)
- 10. Terrain favorisant Ethylisme chronique Diabète Corticothérapie Déficit immunitaire SIDA Toxicomanie Malnutrition
- 11. Bacterio-Ecosysteme Peau: a une double fonction : mécanique : barrière étanche s’opposant à la pénétration des germes qui vivent à sa surface symbiotique : accueillant ou simplement tolérant des germes nombreux et variés vivants à sa surface.
- 12. Bacterio-Ecosysteme Germes Saprophyte : Véritables ‹‹ résidents » – Staphylocoque blanc – Corynebacterium Transitaires : balaient transitoirement la surface cutanée(commissures, plis) Staphylocoque aureus - Streptocoque bêta-hémolytique… tous Gram positif Par leur présence, ces germes protègent la peau de l’installation des autres germes
- 13. Mode de contamination Trois principaux mécanismes Inoculation directe : à la faveur d’une brèche cutanée. Contamination par contiguïté : ostéo-arthrite satellite d’un panaris. Voie hématogène : rare
- 14. Bactériologie • Staphylocoque bêta hémolytique : 70% • Streptocoque bêta hémolytique : 10% • bacilles à Gram négatif • Autres : - Pasterelle, rencontrée après morsure animale - Streptocoques type milleri ( Immunodéprimé) - Mycobactéries
- 15. Bactériologie • DC bactériologique : mise en évidence de l’agent pathogène après prélèvement bactériologique, plus rarement par la sérologie. • Prélèvement systématique. • Acheminement rapide vers le laboratoire avec mise en culture.
- 16. Physiopathologie Le panaris survient après inoculation à la suite d’un traumatisme local commence la sélection des germes pathogènes . Dans la majorité des cas, les défenses naturelles neutralisent les germes inoculés. stade de multiplication bactérienne, témoin de l’intensification de la défense de l’hôte La croissance des germes entraîne une réaction inflammatoire. Correspondant à la limitation dans l’espace du processus infectieux La suppuration provient de la lyse tissulaire et des macrophages détruits.
- 17. Clinique : 3 stades STADE D’INOCULATION OU D’INVASION sélection des germes STADE PHLEGMASIQUE réaction inflammatoire STADE DE COLLECTION suppuration
- 18. Clinique : Stade d’inoculation ou invasion • Souvent méconnu • Caractérisé par une douleur aigue rapidement calmée. • Suivi d’un intervalle libre avant les signes infectieux
- 19. Clinique : Stade phlegmasique • Signes inflammatoires locaux œdème, rougeur, chaleur • Absence de signes généraux d’infection. • Douleur spontanée , absente la nuit. • A ce stade, l’évolution est souvent favorable sous traitement médical.
- 20. Clinique : Stade de collection les signes cliniques sont pathognomoniques: • Douleur intense, pulsatile, insomniante , permanente et augmentée par la position déclive • Tuméfaction locale rouge,chaude, tendue ( pus parfois visible) • Signes généraux : fièvre, lymphangite et adénopathie.
- 21. Clinique : Stade de complications • L’évacuation du pus spontanée se fait: soit à la peau ( fistulisation : mode de guérison aléatoire) ou en profondeur (ostéo -arthrite ou phlegmon des gaines) du fait d’un retard diagnostique ou thérapeutique, ou d’un traitement mal conduit
- 22. 1) Ostéite : doigt rouge,oedématié,suppuré Radio : aspect irrégulier de l’os, lyse osseuse ou séquestre 2) Arthrite : doigt douloureux ,semi fléchi . Toute mobilisation est douloureuse 3) Phlegmon des gaines 4) Nécrose cutanée voir digitale Clinique : Stade de complications
- 23. Examens para cliniques • FNS: hyperleucocytose avec polynucleose • Glycémie à la recherche d’un diabète • Prélèvement bactériologique et antibiogramme • Radiologie : corps étranger, signes d’arthrite (pincement articulaire) ou d’ostéite (ostéolyse).
- 24. Formes cliniques Panaris superficiels siègent dans l’épaisseur du revêtement cutané. Panaris sous-cutanés siègent en profondeur dans tissu hypodermique Panaris profonds gaines, os et articulation
- 25. Formes cliniques Panaris péri- et sous unguéal Peut s’étendre en sous unguéal (panaris sous unguéal). L’infection est localisée autour de l’ongle et se collecte (panaris péri unguéal). Peut se propager sur le pourtour de l’ongle ( Tourniole )
- 26. Formes cliniques Les panaris pulpaires • Initialement : DC est évident devant une pulpe gonflée , douloureuse à la pression , chaude et rouge • Secondairement : suppuration collectée : La pulpe se tend et perd sa pseudo - fluctuation normale • Tardivement : - extension ostéo - articulaire - gaines synoviales.
- 27. Formes cliniques Panaris en bouton de chemise • Particulièrement redouté • Conséquence de la propagation d’un panaris péri-unguéal à la pulpe par un pertuis qu’il ne faut pas méconnaitre lors de l’excision chirurgicale • mise à plat bipolaire
- 28. Formes cliniques Panaris anthracoïde • ou furoncle du dos de la première phalange. • Panaris superficiel • Centré sur l’appareil pileux • Respectant l’appareil extenseur sous-jacent • Siege en règle sur P1
- 29. Formes cliniques Panaris du dos de la 2ème phalange (p2) – sont graves – véritable cellulite dorsale – diffusion rapide aux structures sous-jacentes en l’absence de traitement ( dos de la main, tendon extenseur, articulation inter phalangienne distale).
- 30. Formes cliniques Panaris palmaires des 1 ère et 2 ème phalanges : • rares, • si P1 , risque de diffusion vers l’espace commissural correspondant, vers la loge thénarienne en cas de panaris de la base du pouce et vers les gaines des fléchisseurs (+++) • Si P2 , attitude en crochet du doigt mais réductible. Il faut rechercher une douleur du cul-de-sac proximal
- 31. Formes cliniques Panaris phlycténulaire • Panaris superficiel • Phlyctène contenant du pus et qui décolle l’épiderme Panaris de la face latérale du doigt • Risque également d’atteindre les tendons et articulations
- 32. Traitement Dans tous les cas : rappel et/ou sérothérapie antitétanique, recherche d’un facteur favorisant tels que diabète et déficit immunitaire.
- 33. Traitement - Bains antiseptique pluriquotidiens(betadine) - Parfois ATB anti staph si terrain prédisposant. - Surveillance régulière pour éviter chirurgie. Stade d’invasion:
- 34. Traitement l’évolution doit être franche après 24 à 48 heure, si non l’évolution se poursuit - antiseptique. - antibiotiques à large spectre (oxacilline ou cephalosporine de première génération). - immobiliser Stade phlegmasique:
- 35. Traitement Stade de collection : urgence +++ • le traitement est chirurgical • Prélèvement systématique • il consiste a : excision complète de tous les tissus nécrosés et des zones purulentes • Laisser ouvert pour cicatrisation dirigée • Immobilisation temporaire • Auto-réeducation • 1er pansement à J2 doit montrer la guérison
- 36. Traitement Antibiothérapie systématique si : • Signes de diffusion • Morsure animale (tétracyclines) • Nourrisson (staphylococcie pulmonaire) • Valvulopathie ou porteur de prothèse(endocardite) • immunodéprimé
- 37. Traitement panaris péri unguéal • Ablation d’un croissant de peau • Respecter le bord de l’ongle • Nettoyage • Cicatrisation dirigée • Pas d’ATB si excision radicale
- 38. Traitement Panaris sous unguéal • Incision uni ou bilatérale • Soulever l’ongle et les replis unguéaux • Préserver la matrice • Cicatrisation dirigée • Pas d’ATB si excision radicale
- 39. Traitement : Panaris pulpaires • Excision complète • Incision latérale (cicatrice douloureuse de la pulpe) • Abord latéral du panaris puis lavage • Pas de fermeture cutanée • Prophylaxie antitétanique • Pas d’ATB si excision radicale
- 40. Traitement
- 41. Cas 01 Panaris superficiel opéré. Evolution au 10ème jour J0 J0 J0 J3 J10 J10
- 42. Cas 02 Panaris sous cutané traité par antibiotique seul pendant 8j, opéré et cicatrisation dirigée. Résultat à un mois J0 J0 J15 J30 J30 J30
- 43. Cas 03 Panaris compliqués d’ostéo-arthrite Ostéo-arthrite de l’IPP sur panaris anthracoïde. Après 2mois, résection de la tête de P1. Résultat fonctionnel bon
- 44. Cas 04 Phlegmon II aire à un panaris avec ostéo-arthrite J0 J0 J0 J20 Résultat à 2 mois
- 45. Cas 05 Phlegmon II aire à un panaris Panaris pulpaire évolué en phlegmon des gaines J0 J0 J0
- 46. Cas 05 Phlegmon II aire à un panaris J5 J5 Amputation P3 J5 J5
- 47. Cas 05 Phlegmon II aire à un panaris Après 5 mois
- 48. • Traitement: – simple difficile couteux – séquelles souvent graves. • 1ère consultation = formation du personnel médical +++ • Création de centres chirurgie de la main Conclusion
- 50. Accident sévère Évoluer vers la destruction appareil fléchisseur voir la perte d’un doigt. retard Dc conditionne le résultat fonctionnel qui reste en rapport direct avec le stade évolutif urgence chirurgicale Tjrs chirurgie Phlegmons des gaines des fléchisseurs
- 51. inoculation directe Phlegmons des gaines des fléchisseurs par contiguïté infection progressive infection primitive nette et brutale. Modes de contamination :
- 52. Phlegmons des gaines des fléchisseurs
- 53. Phlegmons des gaines des fléchisseurs clinique TETRADE DE CANAVEL et GOSSET 1955 1. Douleur: vive, lancinante, insomniante, traçant le trajet de la gaine, exagérée à la position déclive, accompagnée d’une fièvre à 38° ou plus. 2. Œdème: doigt oedèmatié, peau tendue et inflammatoire. 3. Douleur à la pression de cul de sac proximal: signe pathognomonique(signe de gosset) 4. Attitude du doigt en crochet : extension passive du doigt exacerbe la douleur (signe du crochet).
- 54. Phlegmons des gaines des fléchisseurs clinique Signes régionaux : - Adénopathies épicondyliennes médiales et/ou axillaires - Lymphangite Signes généraux : - Fièvre, frissons, - Asthénie. Ces signes généraux sont inconstants et sont des signes de gravité. Dés que le diagnostique est suspecté l’indication opératoire est posée en urgence.
- 55. EXPLORATION CHIRURGICALE Trois stades successifs de gravité croissante et qui constituent une véritable classification thérapeutique • STADE 1: Synovite inflammatoire • STADE 2 : Synovite purulente • STADE 3 : Nécrose infectieuse
- 56. STADE 1: Synovite inflammatoire caractérise par une gaine synoviale distendue, inflammatoire, hyperhémié, exsudative avec un liquide clair ou louche
- 57. STADE 1: Synovite inflammatoire -excision de la porte d’entrée (peau, foyers nécrotique) - abord du cul de sac proximal . - prélèvement du liquide . - lavage au sérum physiologique dans le sens cul de sac –porte d’entrée. -peau est refermée en regard du cul de sac - porte d’entrée laissée à la cicatrisation dirigée. -doigt immobilisé. - antibiothérapie (IV pour au moins 48H, puis rapidement adaptée au résultat des prélèvements). - la surveillance est quotidienne. -au 3em jour le doigt est sec, indolore et la rééducation immédiatement entreprise.
- 58. STADE 1: Synovite inflammatoire
- 59. STADE 2 : Synovite purulente •La douleur est vive, pulsatile, insomniante. •Attitude en crochet ( tentative de réduction du crochet ou la pression du CDS réveille une douleur traçante. •Œdème du doigt, lymphangite avec adénopathie est possible. •Fièvre. N.B : aucun de ces signes n’est constant (peuvent être décapite par des antibiotiques). Le liquide est franchement purulent. tendon est encore intact.
- 60. STADE 2 : Synovite purulente - synovectomie aussi complète que possible (abord de tout le doigt). - lavage abondant au sérum. - plaie opératoire est refermée aux angles. - main immobilisée. - antibiothérapie (IV pour au moins 48H, puis rapidement adaptée au résultat des prélèvements). - Surveillance quotidienne. - la disparition des signes infectieux et de la douleur doit être constatée rapidement pour autoriser le début d’une rééducation précoce, sachant le caractère potentiellement enraidissant de toute synovectomie.
- 61. patient présentant un phlegmon primitif du quatrième doigt gauche reçu 5 jours après une plaie punctiforme. Résultat à un mois d’évolution
- 62. STADE 3 : Nécrose infectieuse Est caractérise par la nécrose infectieuse du tendon devenu un véritable séquestre infectant. Le diagnostic est évoqué devant une fistule persistante, ou la pression du reste de la gaine fait sourdre un peu de pus. L’intervention s’impose et doit exciser les reste de la gaine et du tendon.
- 64. PHLEGMON DES ESPACES CELLULEUX 2 espaces celluleux à la main: espace dorsal faible épaisseur. espace palmaire sus aponévrotique l’aponévrose palmaire superficielle espace sous aponévrotique commissure
- 65. PHLEGMON DES ESPACES CELLULEUX Le phlegmon celluleux associe du pus en quantité variable et une nécrose de tissu cellulaire de l’espace C’est une urgence chirurgicale. On pratique une excision de tous les tissus infectés et un drainage sur le même principe des phlegmons des gaines.
- 66. Forme trompeuse : la pathologie du donneur de coup de poing