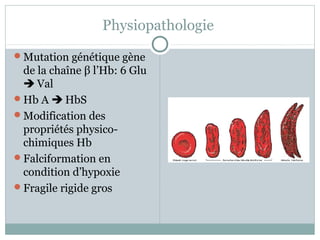
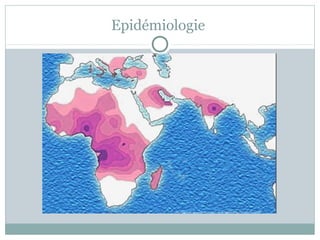
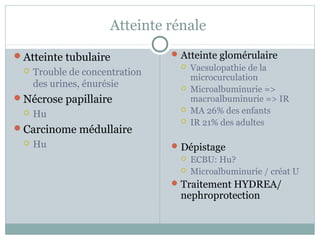
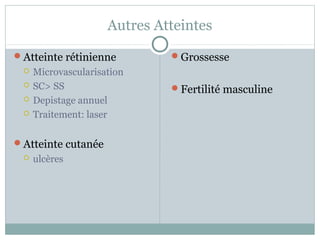
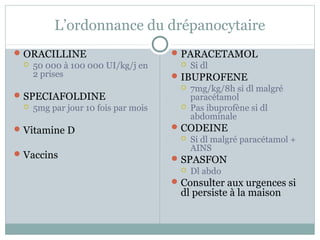
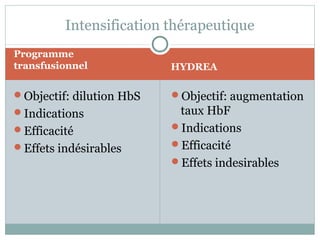
La drépanocytose en pédiatrie est une hémoglobinopathie causée par une mutation génétique affectant la forme et la fonction des globules rouges, entraînant diverses complications aiguës et chroniques chez les patients. Les complications comprennent des crises vaso-occlusives, des infections et des anomalies hématologiques, nécessitant un suivi attentif et un traitement préventif et thérapeutique adapté. La gestion de cette maladie complexe nécessite une approche intégrée incluant le dépistage précoce et l'éducation des familles pour améliorer la qualité de vie des patients.