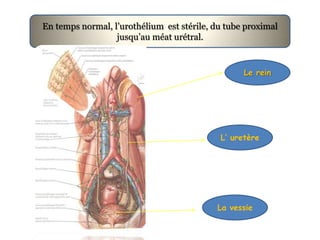
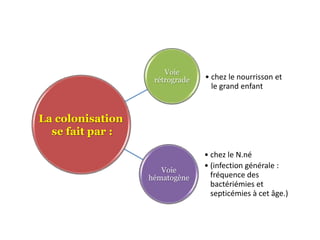
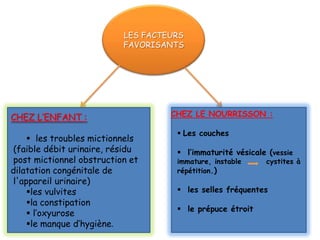
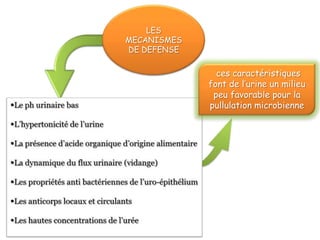
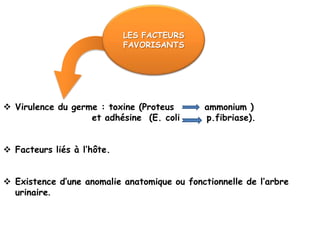
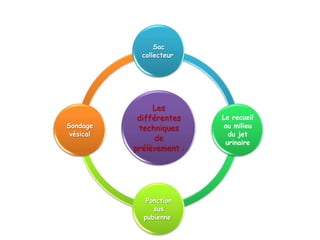
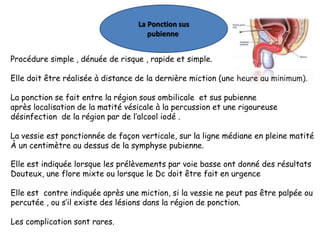
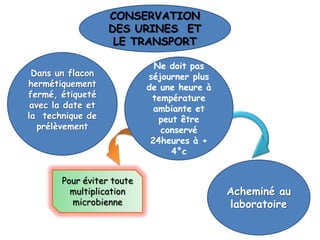
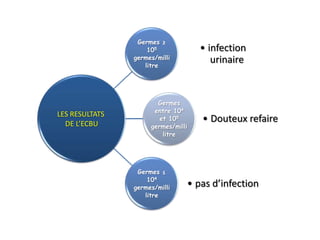
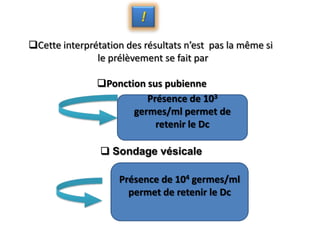
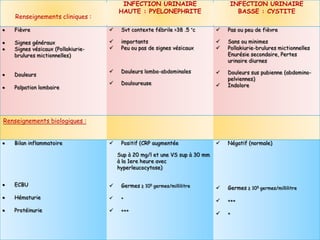
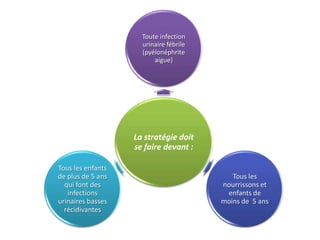
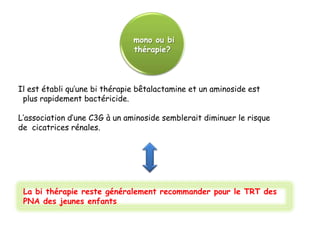
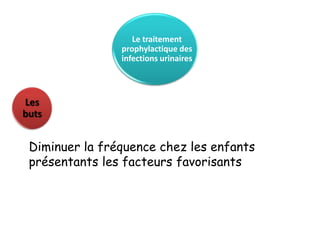
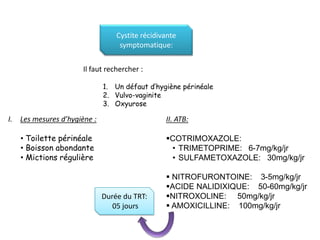
L'infection urinaire chez le nourrisson et l'enfant présente un polymorphisme clinique, avec une fréquence accrue liée à des anomalies des voies urinaires. Le diagnostic repose sur l'examen cytobactériologique urinaire, et la prise en charge nécessite une stratégie d'exploration adaptée pour éviter des séquelles rénales graves. L'échographie et la cysto-uréthrographie mictionnelle rétrograde sont des examens clés dans l'évaluation initiale des infections urinaires chez ces populations.







![• La fréquence élevée de cette affection.
• révèle très souvent une anomalie
fonctionnelle ou malformative des voies
urinaires surtout chez le nourrisson [anomalies
dans 40 à 50 % des cas (reflux vésico-urétéral
dans 80 % des cas)].
• Le pronostic fonctionnel : risque de séquelles
rénales graves.
• Un bilan étiologique urologique doit donc être
réalisé dès la première I.U. fébrile chez
l'enfant](https://image.slidesharecdn.com/infectionurinaireext-121122164825-phpapp02/85/Infection-urinaire-ext-8-320.jpg)