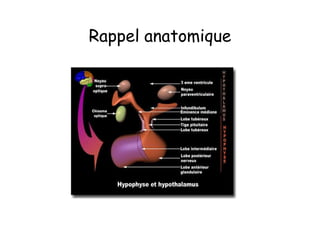
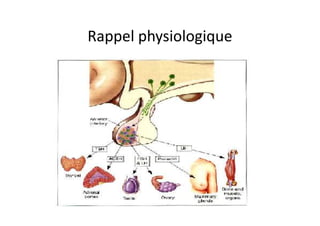
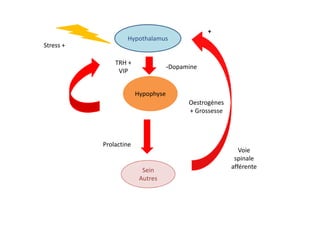
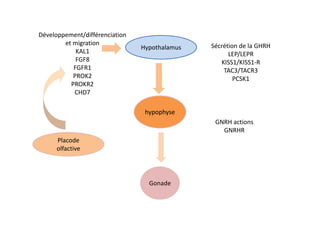
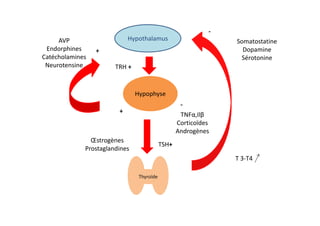
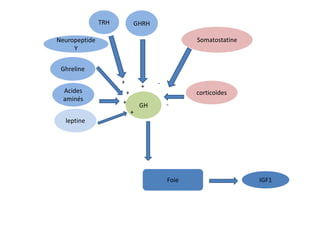
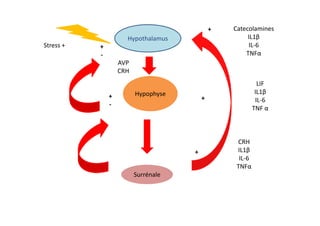
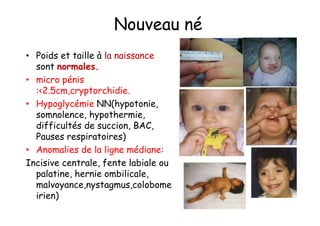
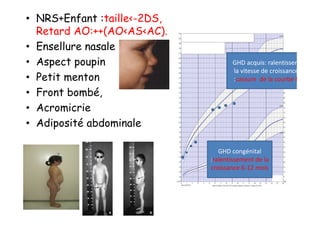
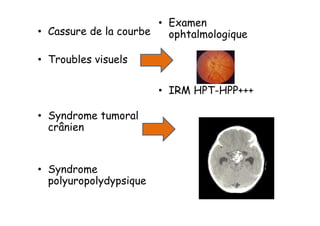
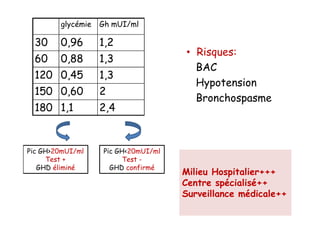
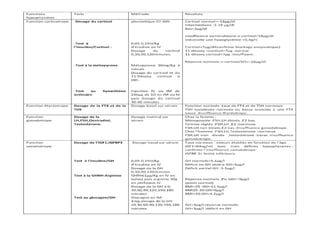
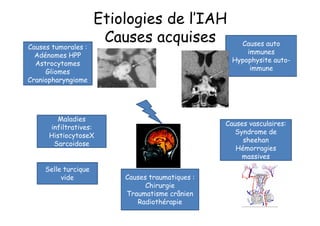
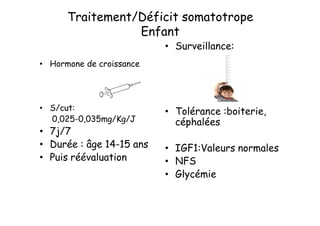
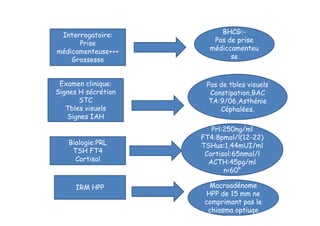
Le document traite de l'insuffisance antéhypophysaire, en détaillant ses causes, manifestations cliniques, méthodes de diagnostic et options de traitement. Les différentes insécurités hormonales sont expliquées, notamment les déficits corticotrope, thyréotrope, gonadotrope et somatotrope, ainsi que leurs symptômes associés. Le texte aborde également les protocoles de confirmation et de prise en charge des insuffisances, y compris les traitements hormonaux spécifiques pour chaque type de déficit.