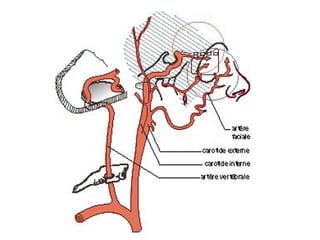
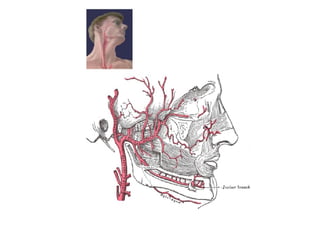
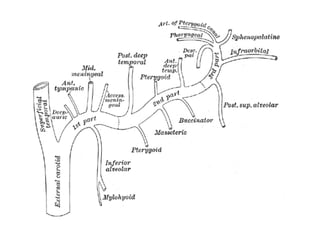
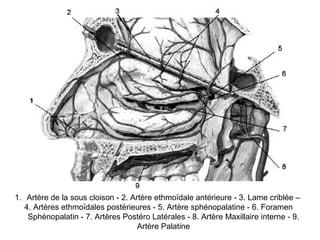
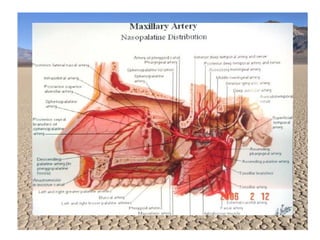
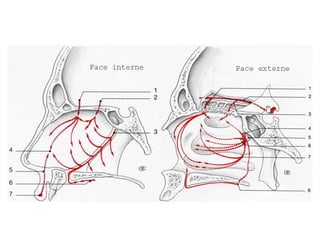
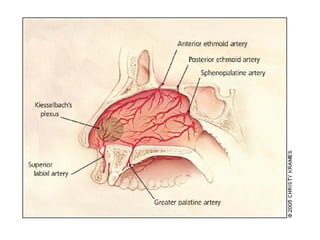
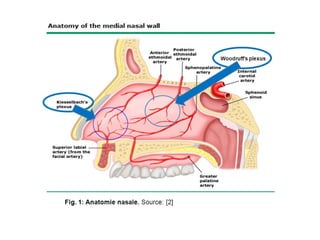
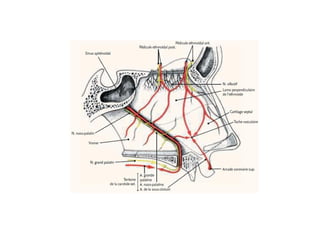
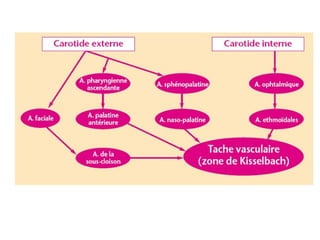
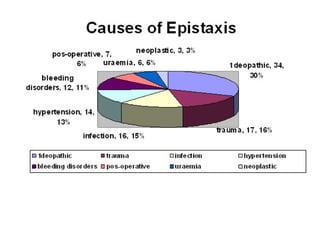
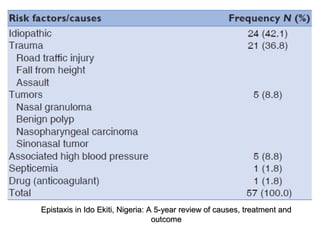
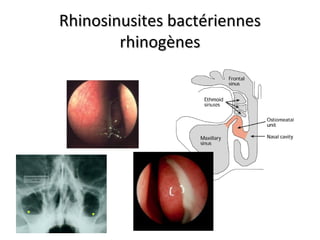
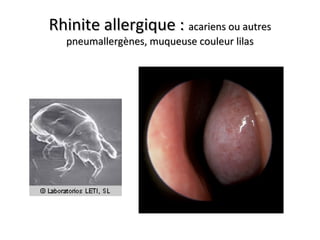
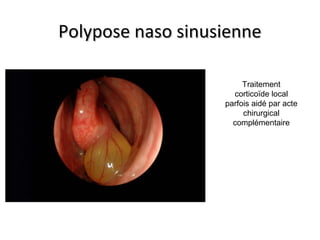
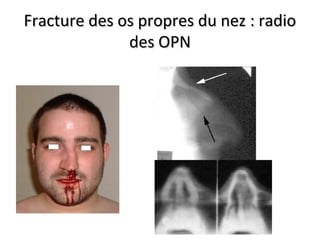
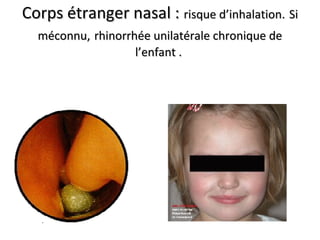
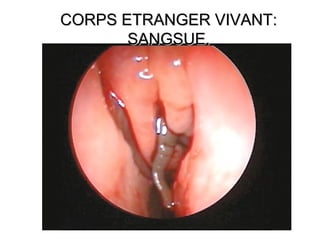
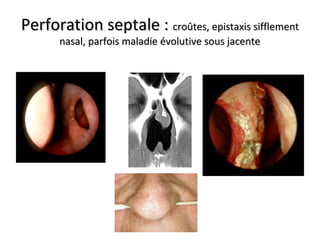
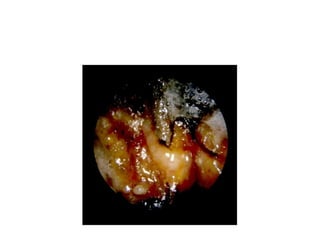
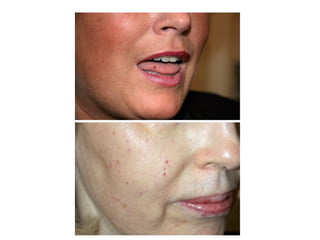
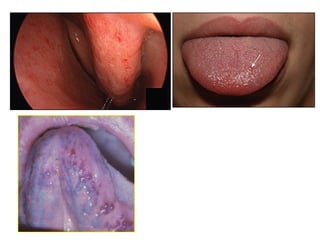
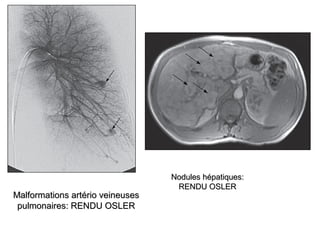
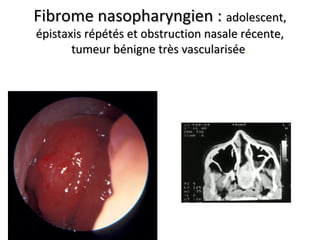
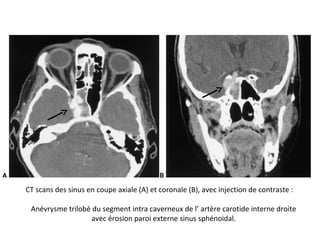
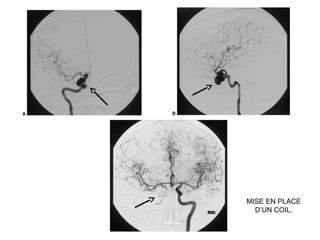
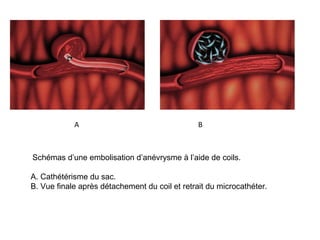
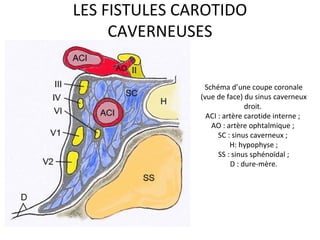
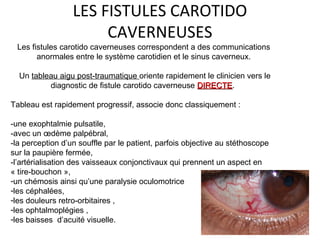
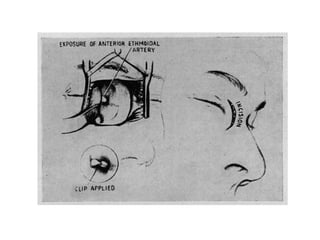
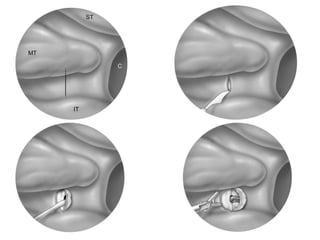
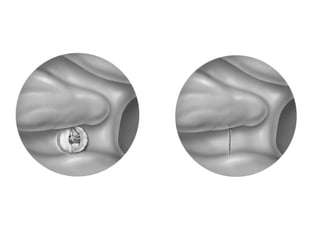
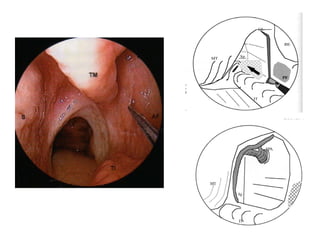
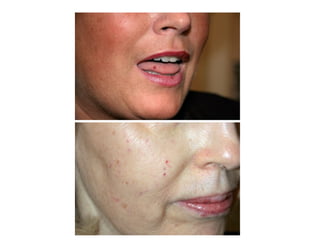
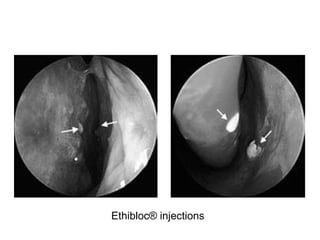
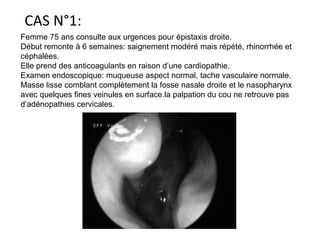
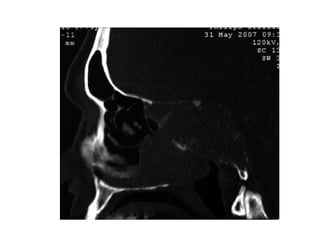
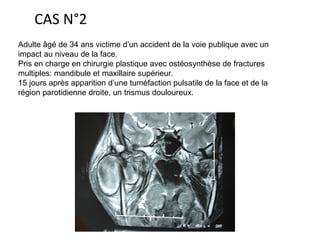
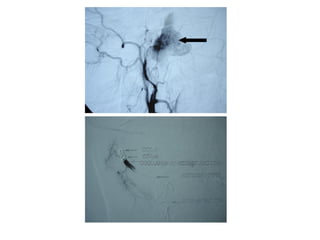
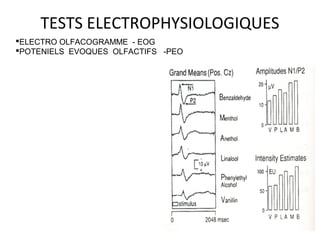
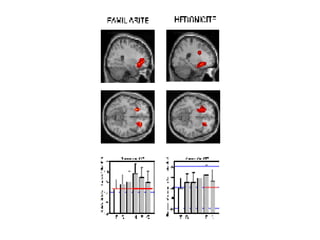
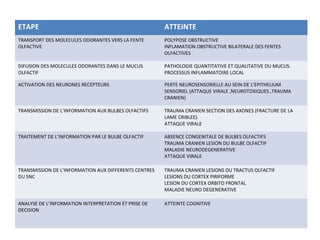
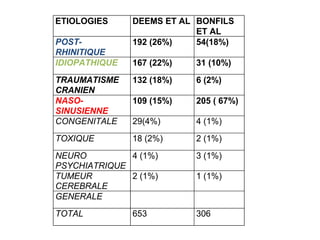
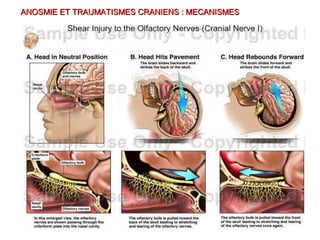
Le document traite de l'épistaxis, en décrivant les différents types, diagnostics et traitements associés. Il souligne les différences entre l'épistaxis bénigne et grave, ainsi que l'importance des antécédents médicaux pour évaluer la gravité. Des approches thérapeutiques variées sont mentionnées, allant de la compression digitale aux interventions chirurgicales et à l'embolisation.