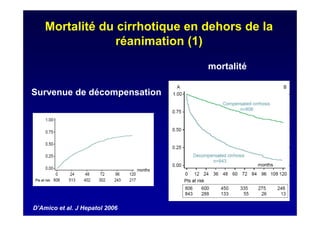
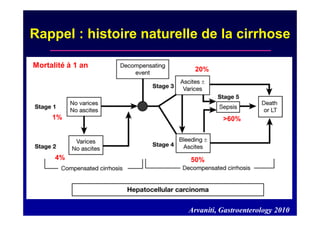
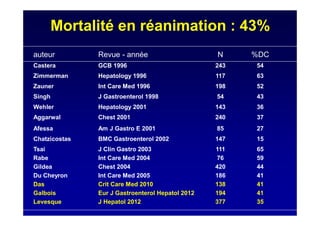
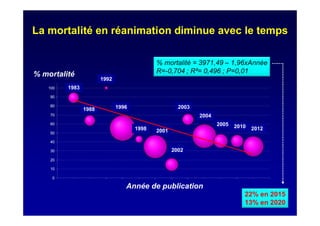
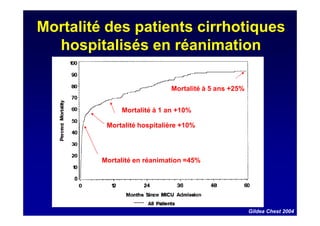
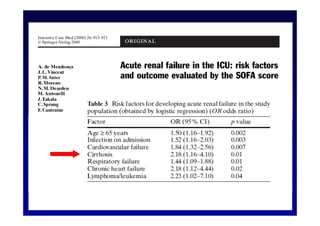
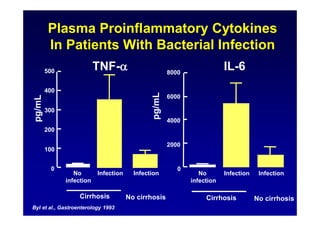
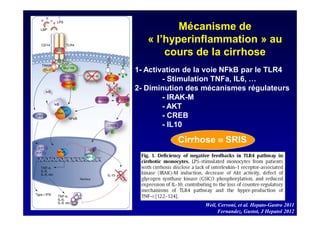
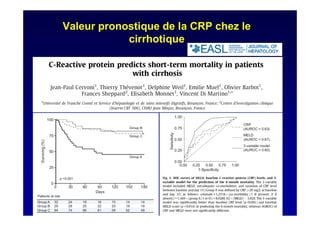
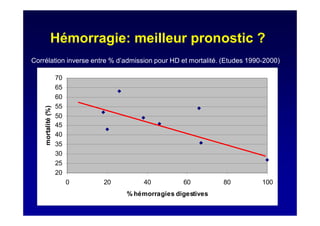
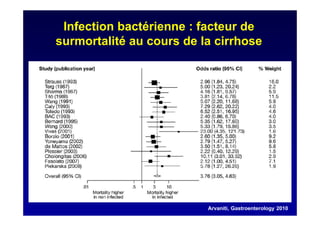
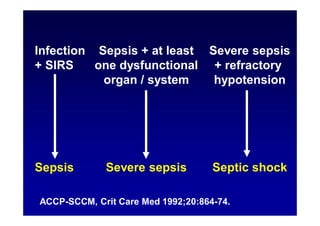
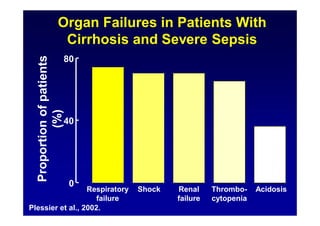
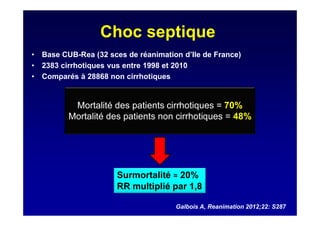
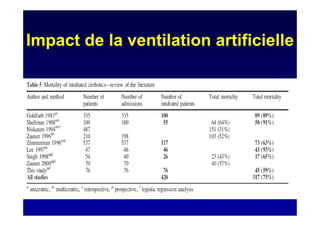
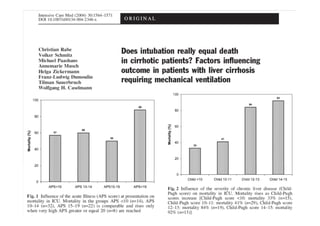
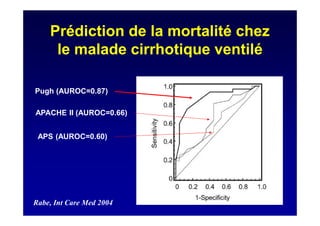
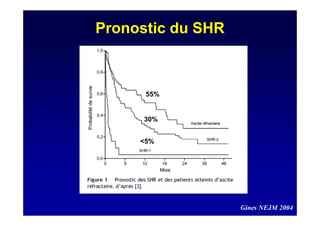
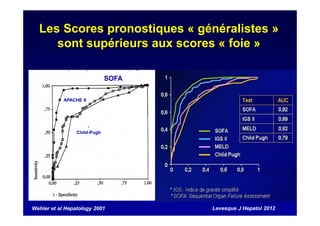
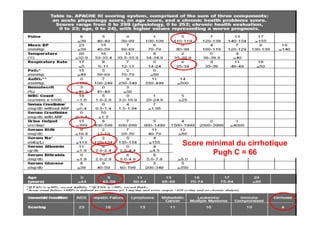
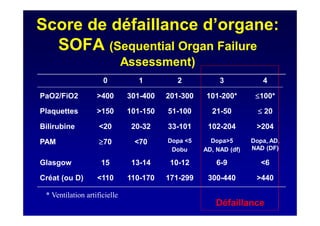
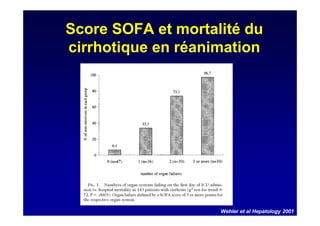
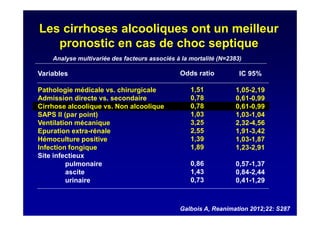
Le document traite de la mortalité élevée des patients cirrhotiques admis en réanimation, soulignant une mortalité de 43% avec une surmortalité liée à la cirrhose. Les facteurs de risque incluent l'infection, l'insuffisance rénale et la ventilation artificielle, influençant les scores pronostiques comme SAPS II et Child-Pugh. Des questions restent ouvertes sur la prédiction de mortalité et les critères d'admission en réanimation pour ces patients fragiles.