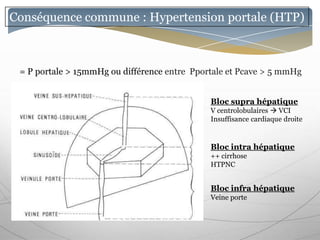
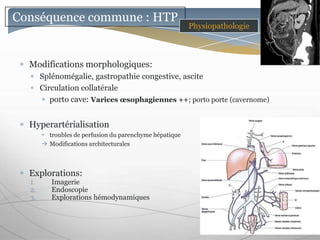
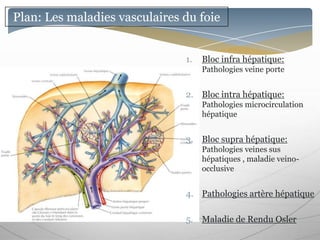
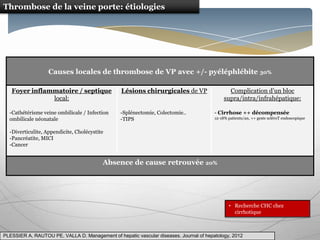
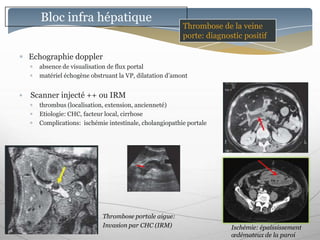
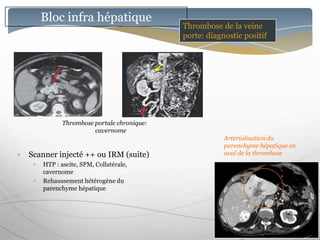
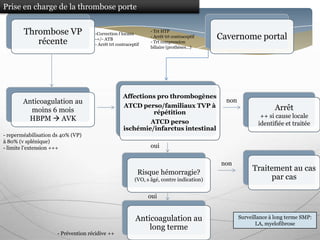
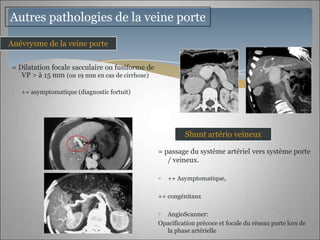
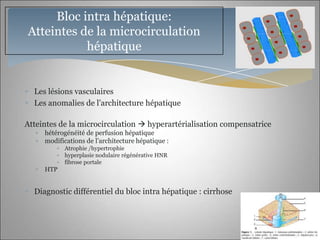
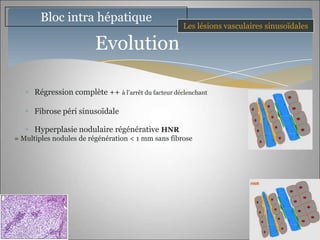
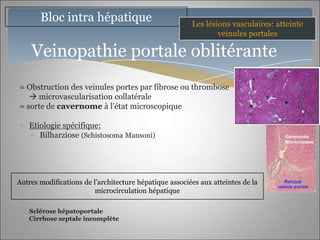
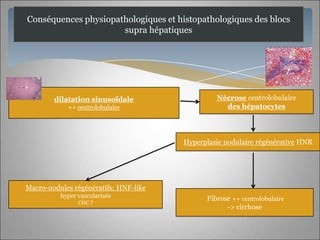
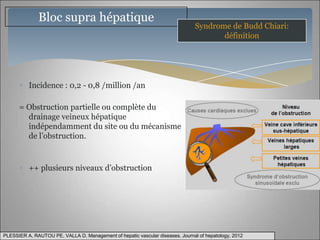
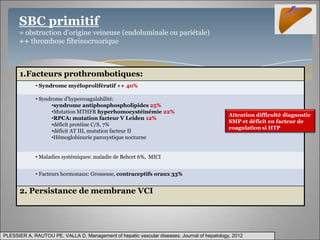
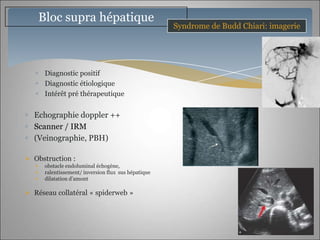
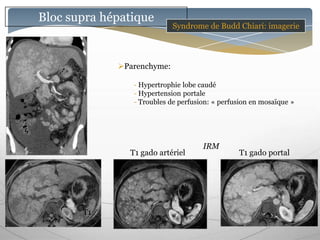
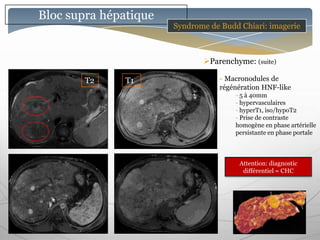
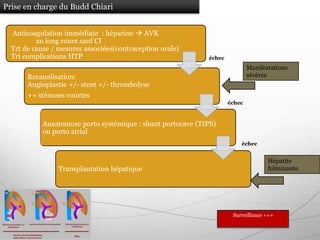
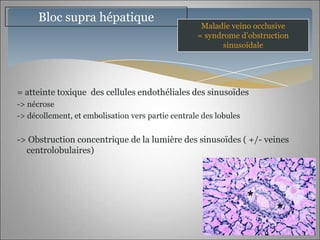
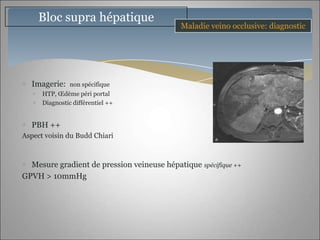
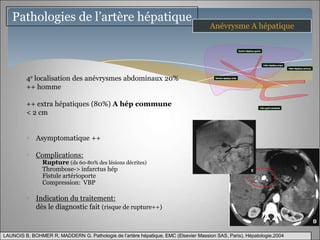
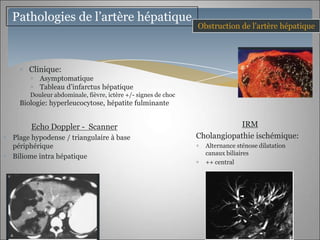
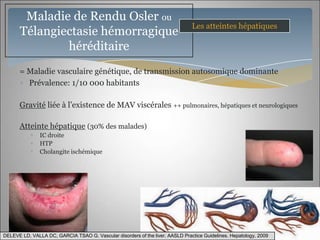
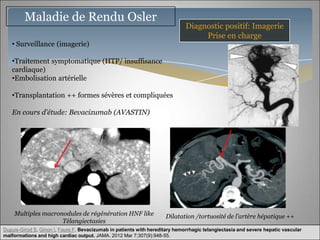
Le document traite des maladies vasculaires du foie, abordant des pathologies rares comme la thrombose porte et ses conséquences, y compris l'hypertension portale et des modifications morphologiques. Il évoque les diverses causes de la thrombose, les manifestations cliniques aiguës et chroniques, ainsi que les méthodes de diagnostic et de prise en charge. Les implications physiopathologiques des blocs infra, intra et supra hépatiques sont également détaillées, soulignant l'importance d'une gestion adéquate des maladies vasculaires hépatiques.