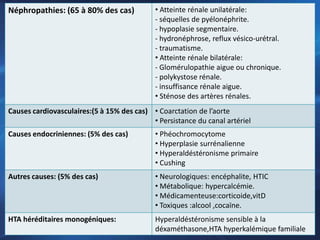
L'hypertension artérielle (HTA) chez l'enfant a des causes variées, allant des néphropathies aux causes endocriniennes, et peut être sévère et symptomatique. Le diagnostic et la prise en charge nécessitent des bilans appropriés, et le traitement inclut des modifications de mode de vie et des médicaments antihypertenseurs en cas de résistance au traitement. L'HTA peut également survenir chez les femmes enceintes, nécessitant une attention particulière pour éviter des complications maternelles et fœtales graves.